Поремећаји менструалног циклуса
| Поремећаји менструалног циклуса | |
|---|---|
 | |
| Класификација и спољашњи ресурси | |
| Специјалност | Akušerstvo i ginekologija |
| МКБ-10 | N91.0 |
Поремећаји менструалног циклуса означавају било коју краткотрајну или хроничну абнормалност која се јавља код већине жена у неком тренутку њиховог живота. Данас је широко распрострањен став да они имају озбиљан утицај на друштво у виду дана изгубљених на послу и у другим активностима узрокованих болом и патњом које доживљавају жене.[1]
Постоји много различитих типова менструалних поремећаја који се разликују у зависности од знакова и симптома, укључујући бол током менструације, обилно крварење или одсуство менструације.[2] Иако су у начелу могућа отступања у меснструалном циклусу која се сматрају нормалним варијацијама у менструалним обрасцима, сва друга отступања или абнормалности генерално се сматрају менструални поремећаји, укључивати и оне који настају у периоду краћем од 21 дан, или дужем од 3 месеца или трају дуже од 10 дана.[3] Варијације менструалног циклуса које су углавном узроковане незрелошћу осе хипоталамус-хипофиза-јајници (енг. hypothalamic-pituitary-ovarian axis), захтевају рано откривање и лечење како би се минимизирала могућност компликација у вези са будућом репродуктивном способношћу жене.[4][5]
Опције лечења менструалних поремећаја укључују лекове као што су: ацетаминфен (Тиленол) или нестероидни антиинфламаторни леков (НСАИД), као што су ибупрофен и напроксен за ублажавање болова код грчева. Оралне контрацептиве (пилуле за контролу рађања) које могу помоћи у регулисању менструалног циклуса и смањењу јаког крварења. Аблацију ендометријума и хистеректомију (као хируршке опције) када терапија лековима није успешна.[3]
Етиологија
[уреди | уреди извор]Менструални поремећаји су проблеми који утичу на нормалан менструални циклус жене. Они укључују болне грчеве током менструације, ненормално обилно крварење или изостанак крварења.
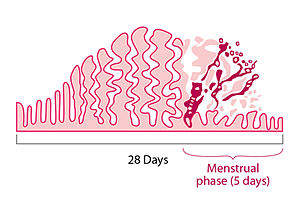
Менструација која се јавља у годинама између пубертета и менопаузе је месечни одлив крви из материце кроз грлић материце у родницу и потом ван у спољашњу средину.
Женски репродуктивни систем

Органи и структуре у женском репродуктивном систему укључују:
- Материцу - орган у облику крушке који се налази између бешике и доњег црева.
- Грлић материце - доњи део материце. Садржи цервикални канал, који повезује шупљину материце са вагином и омогућава менструалну крв да отиче из материце у родницу.
- Јајоводе који повезују материцу и јајнике. Јајници су органи за производњу јајних ћелија који садрже 200.000 до 400.000 фоликула (врећица). Ове ћелијске вреће садрже материјале потребне за производњу зрелих јаја, или јајних ћелија.
- Ендометријум је унутрашња облога материце. Током трудноће се згушњава и обогаћује крвним судовима за смештај и исхрану фетуса који расте.
Ако на крају менструалног циклуса не дође до трудноће, ендометријум се размекшава и жена почиње да има менструацију. Менструални садржај се састоји од крви и слузи из грлића материце и роднице.
Поремећаји менструалног циклуса
Поремећаји менструалног циклуса могу настати због:[1]
- физиолошких стања (трудноћа итд.),
- патолошких поремећаја (стрес, прекомерно вежбање, губитак телесне тежине, ендокрини поремећаји или структурне абнормалности итд.),
- јатрогених фактора (нпр као последица употребе контрацепцитивних средстава итд.).
Са сваким менструалним циклусом, ендометријум (слузница материце) се припрема за исхрану фетуса. Ако до оплодње не дође, тело одбацује ендометријум током месечног циклуса. У неким случајевима може се појавити неправилност у овом циклусу, што указује на један од следећих менструалних поремећаја:
Врсте менструалних поремећаја
[уреди | уреди извор]Сматра се да код већине жене (осим код жена које редовно узимају контрацептивне пилуле) не постоји апсолутно редован менструални циклус, и да нередовне менструације могу бити физиолошке али и патолошка појава након:
- Прве менструације, када је могуће да наредних неколико менструација буде нередовно све док се хормонални систем потпуно не развије.
- Поремећај нивоа хормона пред менопаузу који доводе до нередовних менструалних циклуса.
- Емоција које могу у мањој или већој мери да утичу на хормоне који регулишу менструални циклус тако да нпр. стрес може да изазове поремећај менструације.
Предменструални поремећаји
[уреди | уреди извор]Предменструални поремећаји представља сложен скуп атрибута који се могу јавити у већине жена на крају менструалног циклуса (значи неколико дана пре менструације). На основу статистичких података, од њих пати 50—80% жена, углавном у репродуктивном добу (од 20 до 40 година старости). Много мање је изражен код девојчица у време прве менструације, а ређе се јавља код жена у пременопаузи.[6]
Предменструални синдром (ПМС)
[уреди | уреди извор]ПМС представља цикличну појаву различитих врста тегоба које се обично код жена јављају 5-10 дана пред добијање менструације. Симптоми су врло различити као и њихова учесталост. Најчешћи симптоми су: нервоза, раздражљивост, појачана психичка осјетљивост, плачљивост, сталан осећај глади, надувеност, надувеност груди, појачана жеља за слаткишима. Уз њих често се јављају: акне, главобоља, грлобоља, мучнина, трапавост, осип, болови у крстима... Они нестају првог дана менструалног крвављења. Не постоји конкретан лек за ПМС јер код сваке жене су проблеми индивидуални. Али је утврђено да код жена које су посебно осетљиве и имају изражен ПМС помаже начин исхране. У периоду ПМС-а требало би избегавати кафу и све друге производе који садрже кофеин, сувише слану храну јер задржава воду у организму и појачава осећај надутости, алкохол и хладне напитке, а уносити што више воћа и поврћа и што је могуће лакшу храну као и магнезијум.[7]

Предменструални дисфорични поремећај (ПМДД)
[уреди | уреди извор]Предменструални дисфорични поремећај (ПМДП) је озбиљан поремећај расположења који утиче на когнитивне и физичке функције у недељи која претходи менструацији.[8]
Предменструални дисфорични поремећај се дијагностикује са најмање једним афективним или расположеним симптомом и најмање пет физичких симптома и симптома расположења и/или понашања.[9]
Поремећаји дужине циклуса
[уреди | уреди извор]Изостанак менструације
[уреди | уреди извор]Потпуни изостанак менструације (аменореја) је врло редак поремечај који може имати различите узроке. Понекад химен потпуно затвара вагину и спречава изливање менструалне крви због чега долази до болова и отока. У другим случајевима изостанак је у вези са неправилним развојем материце. Изостанак такође могу да изазову: стрес, нагли губитак тјелесне тежине, дуготрајна обољења, цисте. Менопауза је такође разлог изостанка менструације.[10]
Олигоменореја
[уреди | уреди извор]Олигоменореја је најчешћи поремећај менструалног циклуса код адолесценткиња који се карактерише поремећајем ритма, односно размака између две менструације, које су продужен и више од шест седмица, али краће од једне године. Јавља се у два облика као примарна и секундарна олигоменореја. Код примарне олигоменореје циклуси су продужени од прве менструације, а код секундарне олигоменореја се јавља након одређеног раздобља уредних менструалних циклуса.
Полименореја
[уреди | уреди извор]Полименореја је поремећај ритма 28-дневног менструалног циклуса, када је интервал између две менструације краћи од 23 дана. Она може може бити физиолошка, али у неким случајевима, је симптом основног проблема. Уколико циклуси трају између 21 и 23 дана, овулације могу бити очуване, док се код циклуса краћих од 21 дана, очекује њихов потпуни изостанак. Јачина менструалног крварења је код полименореје обично сасвим нормална.
Поремећај настаје чешће након 35. године живота, као последица:[11]
- скраћења фоликуларне фазе (1. фаза циклуса) када су гонадотропини које лучи хипофизу (фоликулостимулирајући хормон – ФСХ и лутеинизирајући хормон – ЛХ) релативно повишени, а фаза жутог тела се одвија уредно,
- скраћења лутеалне фазе (2. фаза циклуса) када су снижене вредности прогестерона,
- ановулацијских циклуса.
У сваком појединачном случају могу бити присутни поремећаји различитих ендокринолошких регулационих механизама. Важни показатељи о трајању и размјери поремећаја циклуса могу се често добити из анамнезе, мерења базалне температуре, као и хормонске анализе.[11]
Поремећаји дужина менструалног тока
[уреди | уреди извор]Нормална дужина менструалног тока је 3-7 дана.[12]
Обилне менструације
[уреди | уреди извор]Менструација која траје дуже од 8 дана и доводи до обилног крварења светлоцрвене боје са угрушцима сматра се поремећеном. Обично су узрок томе фибриоми-тумори материце који имају влакнасту грађу. Инфекције материце и јајовода, као и употреба интраутералних контрацептивних средстава такође могу бити узрок менорагије.[13]
Крварења између менструација
[уреди | уреди извор]Крварења између два менструална циклуса (метрорагија) може се јављати у различитим облицима од такчастих до обилних крварења, у неправилним интервалима и у променљивим количинама. Крварење се јавља између менструација и није повезано са менструацијом. [3]
Уобичајени узроци метрорагије су:[13]
- трудноћа,
- употреба одређених контрацептива и интраутериних уређаја и
- полно преносивих болести,
- поремећаје згрушавања,
- повреде гениталије,
- туморски процеси,
- поремећаје функција жлезда са унутрашњим лучењеми,
- инфекције (туберкулоза итд.),
- нарушено опште здравствено стање организма жене.
Менометрорагија
[уреди | уреди извор]Менометрорагија комбинује карактеристике менорагије и метрорагије. Крварење се може јавити у време менструације (као менорагија) или између менструација (као метрорагија).[14][3]
Хипоменореја
[уреди | уреди извор]Хипоменореја (лат. hipomenorrhoea) један је од поремећаја менструалног циклуса у коме се менструације јављају у редовним временским размацима, али су краткотрајне и оскудне. Хипоменореја се најчешће јављаја код органских оштећења ендометријиума, која могу настатати као:
- Јатрогена болест,[15] нпр. након претерано грубе киретаже.[16]
- Патолошки процес на ендометријуму, нрп. туберкулоза ендометријума).[17]
- Ашарманов синдром, који је доста чест узрок хипоменореје због сраслине ендометријума са делимичном облитерацијом материчне шупљине.[18]
- Хормонски поремећаји. Овај облик хипоменореја изазван хормонским поремећајем знатно се ређе среће у клиничкој пракси.
Хипоменореју као и олигоменореју на треба сврставати у групу поремећаја који су обухваћени под називом метрорагија.
Поремећаји овулације
[уреди | уреди извор]Поремећаји овулације укључују олигоовулацију и ановулацију:[19]
Ановулација
[уреди | уреди извор]Ановулација је поремећај менструалног циклуса у коме јајници не отпуштају ооцит. Због тога се овулација не јавља. Међутим, жена која не овулира у сваком менструалном циклусу не мора нужно проћи кроз менопаузу. Хронична ановулација је чест узрок неплодности .[20]
Поред менструалних промена и неплодности, хронична ановулација може изазвати или погоршати друге дугорочне проблеме, као што су хиперандрогенизам или остеопенија. Он игра централну улогу у вишеструким дисбалансима и дисфункцијама синдрома полицистичних јајника .
Током прве две године након менархе, 50% менструалних циклуса може бити ановулацијско.
Овулацију је заправо могуће вратити одговарајућим лековима, а овулација се успешно обнавља у приближно 90% случајева.
Дијагноза ановулације није лака; супротно популарном веровању, жене са ановулацијом и даље имају (мање или више) редовне менструације. Генерално, пацијенти примећују да постоји проблем тек када почну да покушавају да затрудне.
Мапирање температуре је користан начин за откривање раних знакова ановулације и може помоћи гинеколозима у дијагнози.
Олигоовулација
[уреди | уреди извор]Олигоовулација је ретка или неправилна овулација (обично се дефинише као циклуси >35 дана или <8 циклуса годишње).[21]
Остали поремећаји
[уреди | уреди извор]Болне менструације (дисменореја)
[уреди | уреди извор]
Болне менструације (дисменореја) су тешки, чести грчеви током менструације. Бол се јавља у доњем делу стомака, али се може проширити на доњи део леђа и бутине. Дисменореја се обично дели на примарну или секундарна:[22]
Примарна дисменореја
Примарну дисменореју карактерише појава бол и грчева изазван менструацијом. Грчеви настају услед контракција у материци и обично су јачи током обилног крварења. Она је изазвана прекомерном производњом простагландина и није последица неког обољења.
Секундарна дисменореја
Секундарна дисменореја је бол у вези са менструацијом који прати друго медицинско или болсено стање, као што су инфекција органа мале карлице или неко друго обољење. Секундарна дисменореја започиње два или више дана пре добијања менструације, погоршава се током менструације и траје дуже од примарне дисменореје, па је најбоље обратити се лекару.[3]
Болне менструације (дисменореја) су много чешће код жена које нису рађале. Болови се обично јављају непосредно пре или на самом почетку менструације и трају један до два дана када је крварење најобилније.[23]
Дијагноза
[уреди | уреди извор]Историја болести
[уреди | уреди извор]Историја болести може помоћи лекару да утврди етиологију менструалних проблема. На пример, неменструална стања која могу изазвати бол у стомаку укључују упалу слепог црева, инфекције уринарног тракта, ектопичну трудноћу и синдром иритабилног црева. Ендометриоза и фиброиди материце могу изазвати обилно крварење и хронични бол.
Тестови крви
[уреди | уреди извор]Тестови крви могу помоћи да се искључе друга стања која узрокују поремећаје менструалног циклуса. На пример, тестирање функција штитне жлезде како би се утврдило да ли је пристутна хипотиреоза. Крвни тестови такође могу проверити нивое фоликулостимулирајућег хормона, естрогена и пролактина.
Жене које имају менорагију (тешко крварење) могу бити тестиране на поремећаје крварења.
Ако жене губе много крви, требало би да се тестирају и на анемију.
Ултразвук и сонохистерографија
[уреди | уреди извор]Технике снимања се често користе за откривање одређених стања која могу изазвати поремећаје менструалног циклуса. Снимање може помоћи у дијагностици фиброида, ендометриозе или структурних абнормалности репродуктивних органа.
Ултразвук је безболна процедура и стандардна је техника снимања за процену материце и јајника. Може помоћи у откривању фиброида, полипа материце, циста и тумора јајника, као и опструкција у уринарном тракту. Ултразвук користи звучне таласе за производњу слике органа.
Трансвагинална сонохистерографија користи ултразвук заједно са сондом (трансдуктором) постављеном у родници. Понекад се физиолошки раствор (слана вода) убризгава у материцу да би се побољшала визуализација.
Друге дијагностичке процедуре
[уреди | уреди извор]Биопсија ендометријума
[уреди | уреди извор]Када дође до тешког или абнормалног крварења, биопсија ендометријума (материце) се може обавити у медицинској ординацији. Ова процедура може помоћи у идентификацији абнормалних ћелија, које сугеришу да могу бити присутни претходник рака или рак. Такође може помоћи лекару да одлучи о најбољем хормонском третману који ће користити. Поступак се ради без анестезије, или се убризгава локални анестетик.
Хистероскопија
[уреди | уреди извор]Хистероскопија је процедура која може открити присуство фиброида, полипа или других узрока крварења. Међутим, може пропустити случајеве рака материце и није замена за инвазивније процедуре, као што су дилатација и киретажа или биопсија ендометријума, ако се сумња на рак.
Хистероскопија се може урадити амбулантно или у операционој сали и не захтева резове. Поступак користи витку флексибилну или круту цев названу хистероскоп, која се убацује у вагину и кроз грлић материце да би стигла до материце. Извор светлости од оптичких влакана и мала камера у цеви омогућавају здравственом раднику да види шупљину. Материца је испуњена физиолошким раствором или угљен-диоксидом да би се шупљина надувала и омогућила боља видљивост. Ово може изазвати грчеве.
Хистероскопија је неинвазивна, али многе жене сматрају да је процедура болна. Употреба анестетичког спреја, као што је лидокаин или орални агенс, као што је НСАИД, може помоћи у спречавању болова код ове процедуре. Остале компликације укључују прекомерну апсорпцију течности, инфекцију и перфорацију материце. Хистероскопија се такође често изводи као део других хируршких процедура, као што су дилатација и киретажа.
Лапароскопија
[уреди | уреди извор]Дијагностичка лапароскопија, је инвазивна хируршка процедура, која се користи се за дијагнозу и лечење ендометриозе, као честог узрока дисменореје. Лапароскопија обично захтева општу анестезију, иако пацијент може ићи кући истог дана. Поступак укључује надувавање стомака гасом кроз мали рез на стомаку. Затим се убацује оптичка цев опремљена малим сочивима камере (лапароскоп). Лекар користи лапароскоп за преглед материце, јајника, црева и перитонеума карлице.
Терапија
[уреди | уреди извор]Лекови
[уреди | уреди извор]Постоји велики број различитих лекова који се прописују за менструалне поремећаје, у које спадају:[24][25]
Уобичајени лекови против болова и грчева
[уреди | уреди извор]Нестероидни антиинфламаторни лекови (НСАИД)
НСАИД блокирају простагландине, супстанце које повећавају контракције материце. Они су ефикасни лекови против болова који такође помажу у контроли инфламаторних фактора који могу бити одговорни за тешко менструално крварење.[26]
Међу најефикаснијим НСАИЛ за менструалне поремећаје су ибупрофен (Адвил, Мотрин, Мидол ПМС) и напроксен (Алеве), који су доступни без рецепта, и мефенаминска киселина (Понстел), за коју је потребан лекарски рецепт. Дуготрајна свакодневна употреба било ког НСАИЛ може повећати ризик од гастроинтестиналног крварења и чирева, тако да је најбоље користити ове лекове само неколико дана током менструалног циклуса.
Ацетаминофен
Ацетаминофен (Тиленол) је добра алтернатива НСАИЛ, посебно за жене са стомачним проблемима или чиревима. Неки производи (Памприн, Премсин) комбинују ацетаминофен са другим лековима, као што је диуретик, да би се смањило надимање.
Орална контрацепција
[уреди | уреди извор]Орални контрацептиви (ОЦ), који се обично називају пилуле за контролу рађања или "пилуле", садрже комбинације естрогена и прогестерона (у синтетичком облику званом прогестин).
Једињење естрогена које се користи у већини комбинованих ОЦ је естрадиол. Постоји много различитих прогестина, али уобичајени типови укључују левоноргестрел, дроспиренон и норгестрел. Четворофазни ОЦ који садржи естрадиол и прогестерон диеногест, показао се у малим испитивањима као ефикасан у лечењу тешких менструалних крварења.
ОЦ се често користе за регулисање менструације код жена са менструалним поремећајима, укључујући менорагију (тешко крварење), дисменореју (јаки бол) и аменореју (одсуство менструације). Они такође штите од рака јајника и ендометријума.
Стандардни ОЦ обично долазе у паковању од 28 пилула са 21 даном "активних" (хормонских) пилула и 7 дана "неактивних" (плацебо) пилула. Орални контрацептиви продуженог циклуса (који се такође називају „континуирано коришћење” или „континуирано дозирање”) имају за циљ да смање или елиминишу месечне менструације. Ови ОЦ садрже комбинацију естрадиола и прогестина левоноргестрела, али користе продужено дозирање активних пилула са 81 до 84 дана активних пилула након чега следи 7 дана неактивних или ниских доза пилула. Неке врсте ОЦ са континуираним дозирањем користе само активне пилуле, које се узимају 365 дана у години.
Последице
Уобичајени нежељени ефекти комбинованих ОЦ укључују главобољу, мучнину, надимање, осетљивост дојки и крварење између менструација. Компонента естрогена у комбинацији ОЦ је обично одговорна за ове нежељене ефекте. Генерално, данашњи ОЦ су много безбеднији од ОЦ из прошлости јер садрже много мање дозе естрогена.
Међутим, сви ОЦ могу повећати ризик од мигрене, можданог удара, срчаног удара и крвних угрушака. Ризик је највећи за жене које пуше, које су старије од 35 година, или које имају историју фактора ризика од срчаних обољења (као што су висок крвни притисак или дијабетес) или прошлих срчаних догађаја. Жене које имају одређене метаболичке поремећаје, као што је синдром полицистичних јајника (ПЦОС), такође су под већим ризиком од компликација повезаних са срцем које су повезане са овим пилулама. Неке врсте комбинованих ОЦ садрже прогестине, као што је дроспиренон, који имају већи ризик од стварања крвних угрушака од левоноргестрела.
Прогестини
[уреди | уреди извор]Прогестине (синтетички прогестерон) користе жене са нередовним или прескоченим менструацијама за обнављање редовних циклуса. Они такође смањују тешко крварење и менструални бол и могу заштитити од рака материце и јајника. Контрацептиви који садрже само прогестин могу бити добра опција за жене које нису кандидати за ОЦ који садрже естроген, као што су пушачи старији од 35 година.[27]
Прогестини се могу испоручити у различитим облицима, као:
Орални прогестини
Краткотрајни третман ановулаторног крварења (крварење узроковано недостатком овулације) може укључивати 10- до 21-дневни курс оралног прогестина од 16. до 25. или 5. до 26. дана. Медроксипрогестерон (Провера) се обично користи.
Интраутерини уређај (Мирена)
Интраутерина направа (ИУД) која ослобађа прогестин може бити веома корисна за менструалне поремећаје. У Сједињеним Државама, интраутерини систем који ослобађа левоноргестрел, такође назван ЛНГ-ИУС, продаје се под брендом Мирена. То је једина спирала коју је одобрила ФДА за лечење тешког менструалног крварења.
ЛНГ-ИУС остаје на месту у материци и ослобађа прогестин левоноргестрел до 5 година, стога се сматра добрим дугорочним опцијама.
Након уметања ЛНГ-ИУС-а, у почетку може доћи до појачаних периода. Међутим, менструације на крају постају кратке са малим или без протока крви. За многе жене, ЛНГ-ИУС потпуно зауставља менструацију.
Уобичајени нежељени ефекти могу укључивати грчеве, акне, бол у леђима, осетљивост дојки, главобољу, промене расположења и мучнину. ЛНГ-ИУС може повећати ризик од циста на јајницима, али такве цисте обично не изазивају симптоме и пролазе саме. Жене које имају историју упалних болести карлице или које су имале озбиљну инфекцију карлице не би требало да користе ЛНГ-ИУС.
Инјекција Депо-провера
Контрацептив на бази прогестерона, "Депо-провера" или скраћено ДМПА, користи прогестин медроксипрогестерон ацетат, који се примењује инјекцијом једном свака 3 месеца. Генерално се сматра ефикасном, једноставном и јефтином методом контрацепције, али може изазвати значајан губитак коштане масе. Овај губитак је могуће значајно ограничити ако жена не пуши и ако уноси умерене количине калцијума.[28]
Већина жена које користе Депо-pровера у потпуности престаje да има менструацију након годину дана. Депо-pовера може бити од користи за жене са јаким крварењем или болом због ендометриозе. Жене које евентуално желе да имају децу треба да буду свесне да Депо-pровера може изазвати дуготрајну неплодност до 22 месеца након последње иnjекције, иако је просек неплодности око 10 месеци.
Повећање телесне тежине може бити проблем, посебно код жена које већ имају вишак килограма. Жене не би требало да користе Депо-провера ако имају у историји болести болести јетре, крвне угрушке, мождани удар или рак репродуктивних органа.
Депо-провера не треба користити дуже од 2 године јер може изазвати тежи губитак густине костију.[28]
ГнРХ агонисти
[уреди | уреди извор]Агонисти гонадотропин ослобађајућег хормона (ГнРХ) се понекад користе за лечење тешке менорагије. Агонисти ГнРХ блокирају ослобађање репродуктивних хормона ЛХ (лутеинизирајући хормон) и ФСХ (фоликул-стимулишући хормон). Као резултат, јајници престају да овулирају и више не производе естроген.
Уобичајени нежељени ефекти, који могу бити озбиљни код неких жена, укључују симптоме сличне менопаузи. Ови симптоми укључују валунге, ноћно знојење, промене у вагини, промену тежине и депресију. Нежељени ефекти варирају по интензитету у зависности од ГнРХ агониста. Они могу бити интензивнији са леупролидом и потрајати након престанка узимања лека.
Најважнија брига је могућа остеопороза због губитка естрогена. Жене не би требало да узимају ове лекове дуже од 6 месеци. Може се користити додатна терапија, која обезбеђује дозе естрогена и прогестина које су довољно високе да одрже густину костију, али су прениске да би надокнадиле корисне ефекте агониста ГнРХ.
Третмани ГнРХ могу повећати ризик од урођених мана. Жене које узимају агонисте ГнРХ треба да користе нехормонске методе контроле рађања, као што су дијафрагма, цервикална капица или кондоми.
Даназол
[уреди | уреди извор]Даназол је синтетичка супстанца која подсећа на мушки хормон. Он потискује естроген, а самим тим и менструацију, и повремено се користи (понекад у комбинацији са оралним контрацептивима) како би се спречило тешко крварење. Није погодан за дуготрајну употребу, а због својих маскулинизирајућих нежељених ефеката користи се само у ретким случајевима. ГнРХ агонисти су у великој мери заменили употребу даназола.
Нежељени нежељени ефекти укључују длачице на лицу, продубљивање гласа, повећање телесне тежине, акне и смањену величину груди. Даназол такође може повећати ризик од нездравог нивоа холестерола и може изазвати урођене мане.
Нехормонски лекови
[уреди | уреди извор]Транексамска киселина (Листеда) је новији лек за лечење обилног менструалног крварења и први нехормонски лек за лечење менорагије. Транексамска киселина се даје у облику пилуле. То је антифибринолитички лек који помаже у згрушавању крви. ФДА упозорава да употреба овог лека од стране жена које узимају хормонске контрацептиве може повећати ризик од крвних угрушака, можданог удара или срчаног удара. Овај лек не треба да узимају жене које имају историју венске тромбоемболије.[24]
Хируршка теарпија
[уреди | уреди извор]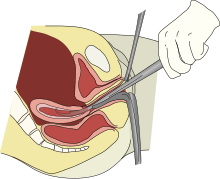

Киретажа
[уреди | уреди извор]Киретажа је најбољи начин за заустављање крварења. Њом се ткиво материце струже или усисава, а хистолошким прегледом киретажом прикупљеног материјала поставља се дијагноза метрорагије. Након киретаже, може се применити вишемесечна хормонска терапија.
Аблација ендометријума
[уреди | уреди извор]Код аблације ендометријума, цела слузокожа материце (ендометријум) се уклања или уништава. За већину жена, ова процедура зауставља месечни менструални ток. Код неких жена менструални ток није заустављен, али је значајно смањен.[29] Аблација ендометријума значајно смањује вероватноћу да ће жена затрудне. Међутим, трудноћа се и даље може јавити и ова процедура повећава ризик од компликација, укључујући побачај. Жене које имају ову процедуру морају бити посвећене томе да не затрудне и да користе методе за контролу рађања. Стерилизација након аблације је друга опција.[30]
Главна мана аблације ендометријума је да може одложити или отежати дијагностиковање рака материце у будућности. Кварење у постменопаузи или неправилно вагинално крварење могу бити знаци упозорења за рак материце.[31]
Контраиндикације
Аблација ендометријума није прикладна за жене које су:[3]
- Прошле су кроз менопаузу.
- Недавно биле трудне.
- Желе да имају децу у будућности.
- Одређена гинеколошка стања као што су рак материце, хиперплазија ендометријума, инфекција материце или ендометријум који је превише танак.
Врсте аблације ендометријума
Аблација ендометријума се изводила у операционој сали помоћу електрохирургије са ресектоскопом (хистероскопом са загрејаном жичаном омчом или куглицом са ваљком). Ласерска аблација је била још једна старија процедура. Ове врсте аблације ендометријума су у великој мери замењене новијим врстама процедура које не користе ресектоскоп.[3]
Новије процедуре се могу изводити или у операционој сали или у ординацији.
Компликације
Компликације аблације ендометријума могу укључивати перфорацију материце, повреду црева, крварење или инфекцију. Ако се у поступку користи загрејана течност, може да процури и изазове опекотине. Међутим, генерално, ризик од компликација је веома низак.[32]

Могући хируршки третмани поремећаји менструалног циклуса укључују:

Скоро све жене имају смањен менструални проток након аблације ендометријума, а скоро половина жена има прекид менструације. Неке жене, међутим, могу наставити да имају проблема са крварењем и на крају се одлуче на другу процедуру аблације или хистеректомију.
Хистероскопија
[уреди | уреди извор]Хистероскопија, која се на пример користи за уклањање полипа, који могу бити узрок поремечаја менструалног циклуса.
Хистеректомија
[уреди | уреди извор]Хистеректомија, односно уклањање материце ако је крварење упорно и не престаје након киретаже и других облика лечења метода је избора, нарочито код јаког крварења, фиброида, и бол у карлици. Међутим, са доступним новијим медицинским и хируршким третманима, хистеректомије се раде знатно ређе него у прошлости.[33]
Хистеректомија, за разлику од лечења лековима и мање инвазивних процедура, потпуно лечи менорагију, а већина жена је задовољна процедуром. Мање инвазивни начини извођења процедура хистеректомије, као што су вагинални приступ, лапароскопски приступ са или без роботске помоћи, такође побољшавају стопе опоравка и повећавају задовољство након операције. Ипак, свака жена која није сигурна у вези са препоруком за хистеректомију за лечење фиброида или обилног крварења свакако треба да потражи друго мишљење.
Према индикацијама материца се може уклонити заједно са јајницима (хистеректомија и аденексектомија)
Хистеректомија не узрокује менопаузу, али уклањање оба јајника (билатерална оофоректомија) изазива тренутну менопаузу.
Како се хормонска терапија код жена која има материцу заснива на комбинацији естрогена и прогестина јер сам естроген повећава ризик од рака ендометријума (утеруса), жене којима су уклоњене материце немају овај ризик и могу узимати само естроген, без прогестина.
Комбинована терапија
[уреди | уреди извор]Хируршко уклаљање, зрачење и хемотерапија или било која комбинација ових третмана може се применити код тумора гениталија.
Технике уништавања нерва за лечење дисменореје
[уреди | уреди извор]Неки докази сугеришу да се хируршким резањем нервних влакана за бол која воде из материце смањује бол узрокован дисменорејом. Две процедуре, лапараскопска аблација нерва материце (ЛУНА) и лапароскопска пресакрална неуректомија (ЛПСН), могу блокирати такве нерве. Неке мале студије су показале користи од ових процедура, али су потребни јачи докази пре него што се ова техника може препоручити женама са тешком примарном дисменорејом или хроничним болом у карлици повезаним са ендометриозом.[34]
Прогноза
[уреди | уреди извор]Дужина трајања ефеката лечења зависи од узрока и начина лечења проблема.
Лечење метрорагије након менопаузе је болничко, а сва хормонска терапија је искључена.
Киретажа и аспирација полипа (ако постоје) доводе до излечења код 50% пацијената. Ако пацијентица није на хормонској терапији, а крварење није престало након друге киретаже, уклањају се материца и јајници (хистеректомија и аденексектомија).
Компликације
[уреди | уреди извор]Анемија
[уреди | уреди извор]Менорагија (тешко менструално крварење) је најчешћи узрок анемије (смањење броја црвених крвних зрнаца) код жена у пременопаузи. Губитак крви од више од 80 мл по менструалном циклусу може на крају довести до анемије. Већина случајева анемије је блага. Ипак, чак и блага до умерена анемија може смањити транспорт кисеоника путем крви, изазивајући симптоме као што су умор, вртоглавица и бледа кожа. Тешка анемија која се не лечи може довести до срчаних проблема.
Остеопороза
[уреди | уреди извор]Аменореја (изостанак или неправилан менструални циклус) узрокована смањеним нивоима естрогена повезана је са остеопенијом (губитак густине костију) и остеопорозом (озбиљнији губитак костију који повећава ризик од прелома). Остеопороза је стање које карактерише прогресивни губитак густине костију, стањивање коштаног ткива и повећана рањивост на преломе.
Остеопороза може бити узрокована болестима, недостатком у исхрани или хормонима или поодмаклим годинама.
Пошто је раст костију на врхунцу у адолесценцији и млађој одраслој доби, губитак густине костију у то време је веома опасан и рана дијагноза и лечење су од суштинског значаја за дугорочно здравље жене.
Редовне вежбе са оптерећењем и тренинг снаге, као и додаци калцијума и витамина Д у исхрани, могу смањити, па чак и преокренути губитак густине костију.
Неплодност
[уреди | уреди извор]Нека стања повезана са тешким крварењем, као што су абнормалности овулације, фиброиди или ендометриоза, могу бити узрок неплодности.
Многа стања која изазивају аменореју, као што су абнормалности овулације и ПЦОС, такође могу изазвати неплодност.
Нередовне менструације из било ког другог разлога такође могу отежати зачеће.
Понекад лечење основног стања може вратити плодност. У другим случајевима могу бити потребни специфични третмани плодности који користе потпомогнуте репродуктивне технологије.
Квалитет живота
[уреди | уреди извор]Менструални поремећаји, посебно бол и обилно крварење, могу утицати на школску и радну продуктивност и друштвене активности жене..
Извори
[уреди | уреди извор]- ^ а б Krueger MV (2015). "Menstrual Disorders". In South-Paul JE, Matheny SC, Lewis EL (eds.). Current Diagnosis & Treatment: Family Medicine (4 ed.). New York, NY: McGraw-Hill Education. Retrieved 2020-07-31.
- ^ Bulun SE. Physiology and pathology of the female reproductive axis. In: Melmed S, Auchus RJ, Goldfine AB, Koenig RJ, Rosen CJ, eds. Williams Textbook of Endocrinology. 14th ed. Philadelphia, PA: Elsevier; 2020:chap 17.
- ^ а б в г д ђ е „Menstrual disorders Information | Mount Sinai - New York”. Mount Sinai Health System (на језику: енглески). Приступљено 2022-07-07.
- ^ Deligeoroglou, Efthimios; Creatsas, George (2012). „Menstrual Disorders”. Ур.: Sultan, Charles. Pediatric and Adolescent Gynecology. Endocrine Development. 22. Karger Medical and Scientific Publishers. ISBN 978-3-8055-9336-6. PMID 22846527. S2CID 13066437. doi:10.1159/000331697.
- ^ Popat, Vaishali B.; Prodanov, Tamara; Calis, Karim A.; Nelson, Lawrence M. (2008). „The Menstrual Cycle”. Annals of the New York Academy of Sciences. 1135: 43—51. PMC 2755071
 . PMID 18574207. doi:10.1196/annals.1429.040..
. PMID 18574207. doi:10.1196/annals.1429.040..
- ^ Татарчук Т. Ф., Сольский Я. П. Эндокринная гинекология. — Киев: Заповгг, 2003. — С. 111—146. — 300 с. — ISBN 978-966-7272-48-7.
- ^ Singh, S.; Best, C.; Dunn, S.; Leyland, N.; Wolfman, W. L. (2018). „No. 292-Abnormal Uterine Bleeding in Pre-Menopausal Women”. Journal of Obstetrics and Gynaecology Canada : Jogc = Journal d'Obstetrique et Gynecologie du Canada : Jogc. 40 (5): e391—e415. PMID 29731212. doi:10.1016/j.jogc.2018.03.007.
- ^ Steiner M, Macdougall M, Brown E. „"The premenstrual symptoms screening tool (PSST) for clinicians"”. Archives of Women's Mental Health. 6 (3): 203—9. август 2003..
- ^ Pearlstein, Teri (2016). „Treatment of Premenstrual Dysphoric Disorder: Therapeutic Challenges”. Expert Review of Clinical Pharmacology. 9 (4): 493—496. PMID 26766596. S2CID 12172042. doi:10.1586/17512433.2016.1142371.
- ^ Lobo RA. Primary and secondary amenorrhea and precocious puberty: etiology, diagnostic evaluation, management. In: Lobo RA, Lentz G, Gershenson D, Lentz GM, Valea FA, eds. Comprehensive Gynecology. 7th ed. Philadelphia, PA: Elsevier; 2017:chap 38.
- ^ а б „Polimenoreja”. Poliklinika Harni (на језику: хрватски). Приступљено 2022-07-08.
- ^ Krueger, LTC Mary V. (2015), South-Paul, Jeannette E.; Matheny, Samuel C., ур., Menstrual Disorders (4 изд.), McGraw-Hill Education, Приступљено 2023-02-06
- ^ а б Diedrich, Klaus (2006-12-15). Gynäkologie und Geburtshilfe (на језику: немачки). Springer Berlin Heidelberg. ISBN 978-3-540-32868-1
- ^ Donnez, Jacques (2011). „Menometrorrhagia during the premenopause: An overview”. Gynecological Endocrinology. 27: 1114—1119. PMID 22182054. S2CID 38447561. doi:10.3109/09513590.2012.637341.
- ^ De la etiología, el concepto y la profilaxis de la fiebre puerperal. (Die Ätiologie, der Begriff und die Prophylaxis des Kindbettfiebers. Escrita en 1860, publicada en 1861)
- ^ J. G. Asherman (1950). „Traumatic intrauterine adhesions.”. Journal of Obstetrics and Gynecology of the British Empire. 57: 892—896..
- ^ Rabau, E.; David, A. (1963). „Intrauterine adhesions:etiology, prevention, and treatment”. Obstet Gynecol. 22: 626—629..
- ^ Conforti, Alessandro; Alviggi, Carlo; Mollo, Antonio; De Placido, Giuseppe; Magos, Adam (2013). „The management of Asherman syndrome: A review of literature”. Reproductive Biology and Endocrinology. 11: 118. PMC 3880005
 . PMID 24373209. doi:10.1186/1477-7827-11-118
. PMID 24373209. doi:10.1186/1477-7827-11-118  .
.
- ^ „Ovulation Disorders - Jefferson University Hospitals”. hospitals.jefferson.edu. Приступљено 2020-08-04.
- ^ Legro, Richard S. (2007). „A 27-Year-Old Woman with a Diagnosis of Polycystic Ovary Syndrome”. JAMA. 297 (5): 509—519. PMID 17284701. doi:10.1001/jama.297.5.509..
- ^ Feingold KR, Anawalt B, Boyce A, Chrousos G, Dungan K, Grossman A, et al. (2018). „Evaluation of Amenorrhea, Anovulation, and Abnormal Bleeding”. Endotext [Internet]. South Dartmouth (MA): MDText.com, Inc. PMID 25905367.
- ^ Magowan BA, Owen P, Thomson A. Heavy menstrual bleeding, dysmenorrhea and premenstrual syndrome. In: Magowan BA, Owen P, Thomson A, eds. Clinical Obstetrics and Gynaecology. 4th ed. Elsevier; 2019:chap 7.
- ^ Osayande, A. S.; Mehulic, S. (2014). „Diagnosis and initial management of dysmenorrhea”. American Family Physician. 89 (5): 341—346. PMID 24695505.
- ^ а б „ACOG Practice Bulletin No. 110: Noncontraceptive uses of hormonal contraceptives”. Obstetrics and Gynecology. 115 (1): 206—218. 2010. PMID 20027071. doi:10.1097/AOG.0b013e3181cb50b5.
- ^ Marjoribanks, J.; Lethaby, A.; Farquhar, C. (2016). „Surgery versus medical therapy for heavy menstrual bleeding”. The Cochrane Database of Systematic Reviews. 2016 (1): CD003855. PMC 7104515
 . PMID 26820670. doi:10.1002/14651858.CD003855.pub3.
. PMID 26820670. doi:10.1002/14651858.CD003855.pub3.
- ^ Lethaby, A.; Duckitt, K.; Farquhar, C. (2013). „Non-steroidal anti-inflammatory drugs for heavy menstrual bleeding”. The Cochrane Database of Systematic Reviews (1): CD000400. PMID 23440779. doi:10.1002/14651858.CD000400.pub3.
- ^ Lethaby, A.; Hussain, M.; Rishworth, J. R.; Rees, M. C. „Progesterone or progestogen-releasing intrauterine systems for heavy menstrual bleeding”. The Cochrane Database of Systematic Reviews (4): CD002126. PMID 25924648. doi:10.1002/14651858.CD002126.pub3.
- ^ а б „Loše strane kontracepcije "depo-provera", kontraceptivne pil”. Stetoskop.info (на језику: српски). Приступљено 2022-07-07.
- ^ Bofill Rodriguez M, Lethaby A, Grigore M; et al. (2019). „Endometrial resection and ablation techniques for heavy menstrual bleeding”. The Cochrane Database of Systematic Reviews. 1 (1): CD001501. PMC 7057272
 . PMID 30667064. doi:10.1002/14651858.CD001501.pub5.
. PMID 30667064. doi:10.1002/14651858.CD001501.pub5.
- ^ „Endometrial Ablation”. www.hopkinsmedicine.org (на језику: енглески). 2019-11-19. Приступљено 2022-07-08.
- ^ Fergusson, R. J.; Bofill Rodriguez, M.; Lethaby, A.; Farquhar, C. (2019). „Endometrial resection and ablation versus hysterectomy for heavy menstrual bleeding”. The Cochrane Database of Systematic Reviews. 8 (8): CD000329. PMC 6713886
 . PMID 31463964. doi:10.1002/14651858.CD000329.pub3.
. PMID 31463964. doi:10.1002/14651858.CD000329.pub3.
- ^ Masson, Elsevier. „Serious and deadly complications from pregnancy after endometrial ablation: Two case reports and review of the literature”. EM-Consulte (на језику: француски). Приступљено 2022-07-08.
- ^ „Hysterectomy In:Menstrual disorders Information | Mount Sinai - New York”. Mount Sinai Health System (на језику: енглески). Приступљено 2022-07-07.
- ^ „Nerve Destruction Techniques for Treating Dysmenorrhea In: Menstrual disorders Information | Mount Sinai - New York”. Mount Sinai Health System (на језику: енглески). Приступљено 2022-07-07.
Литература
[уреди | уреди извор]- Committee on Practice Bulletins—Gynecology (2012). „Practice bulletin no. 128: Diagnosis of abnormal uterine bleeding in reproductive-aged women”. Obstetrics and Gynecology. 120 (1): 197—206. PMID 22914421. doi:10.1097/AOG.0b013e318262e320.
- AskMayoExpert. Koji su najčešći uzroci abnormalnog krvarenja iz materice? Rochester, Minn.: Mayo fondacija za medicinsko obrazovanje i istraživanje, 2012.
- Chongpensuklert, Y.; Kaewrudee, S.; Soontrapa, S.; Sakondhavut, C. (2017). „Dysmenorrhea in Thai Secondary School Students in Khon Kaen, Thailand”. Thai Journal of Obstetrics and Gynaecology. 16: 47—53.
- Côté, I.; Jacobs, P.; Cumming, D. (2002). „Work loss associated with increased menstrual loss in the United States”. Obstet Gynecol. 100 (4): 683—7. PMID 12383534. doi:10.1016/s0029-7844(02)02094-x.
- El-Gilany AH, Badawi K & El-Fedawy S. Epidemiologija dismenoreje među studentima adolescenata u Mansouri, Egipat. Eastern Mediterranean Health Journal, 11(1/2): 155-163.
- Grimes DA, Hubacher D, Lopez LM, Schulz KF Nesteroidni antiinflamatorni lijekovi za teška krvarenja ili bolove povezane s upotrebom intrauterinog uređaja (pregled). 2009. Cochrane saradnja. Izdavač John Wiley & Sons, Ltd.
- Liu, Z.; Doan, Q. V.; Blumenthal, P.; Dubois, R. W. (2007). „A systematic review evaluating health-related quality of life, work impairment, and health-care costs and utilization in abnormal uterine bleeding”. Value Health. 10 (3): 183—94. PMID 17532811. doi:10.1111/j.1524-4733.2007.00168.x.
- Frick, Kevin D.; Clark, Melissa A.; Steinwachs, Donald M.; Langenberg, Patricia; Stovall, Dale; Munro, Malcolm G.; Dickersin, Kay (2009). „Financial and Quality-of-Life Burden of Dysfunctional Uterine Bleeding Among Women Agreeing to Obtain Surgical Treatment”. Women's Health Issues. 19 (1): 70—8. PMID 19111789. doi:10.1016/j.whi.2008.07.002.
- Bushnell, D. M.; Martin, M. L.; Moore, K. A.; Richter, H. E.; Rubin, A.; Patrick, D. L. (2010). „Menorrhagia Impact Questionnaire: Assessing the influence of heavy menstrual bleeding on quality of life”. Curr Med Res Opin. 26 (12): 2745—55. PMID 21043553. doi:10.1185/03007995.2010.532200.
- Chapa, H. O.; Venegas, G.; Antonetti, A. G.; Van Duyne, C. P.; Sandate, J.; Bakker, K. (април 2009). „In-office endometrial ablation and clinical correlation of reduced menstrual blood loss and effects on dysmenorrhea and premenstrual symptomatology”. J Reprod Med. 54 (4): 232—8. PMID 19438165..
Спољашње везе
[уреди | уреди извор] | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
