Дијабетес мелитус тип 2
| Дијабетес мелитус тип 2 | |
|---|---|
 | |
| Симбол дијабетеса.[1] | |
| Класификација и спољашњи ресурси | |
| Специјалност | family medicine, Ендокринологија |
| МКБ-10 | Е11 |
| МКБ-9-CM | 250.00, 250.02 |
| ОМИМ | 125853 |
| ДисеасесДБ | 3661 |
| МедлинеПлус | 000313 |
| еМедицине | артицле/117853 |
| МеСХ | Д003924 |
Шећерна болест типа 2, раније од инсулина независни дијабетес (ИНД) или адултни дијабетес, је поремећај метаболизма који карактерише повишени ниво глукозе у крви, као комбинација отпорности на деловање инзулина, недовољне секреције инзулина и прекомерног или неприкладног лучења глукагона.[2] Ово је супротно од шећерне болести типа 1, код које постоји апсолутни дефицит инсулина због разарања ћелија острваца у панкреасу.[3] Класични симптоми су појачана жеђ, учестало мокрење, и стална глад. Дијабетес типа 2 чини око 90% случајева дијабетеса док су других 10% првенствено шећерна болест типа 1 и гестацијски дијабетес. Гојазност се сматра првенственим узрочником дијабетеса типа 2 код људи који су генетски предиспонирани за ову болест.
Дијабетес типа 2 се у почетку лечи повећањем вежбањем и променом исхране. Ако се ниво глукозе у крви не смањи довољно овим мерама, могу бити потребни лекови као што су метформин или инсулин. Од оних на инсулину обично се захтева да редовно проверавају ниво шећера у крви.
Стопа дијабетеса се значајно повећала у последњих 50 година упоредо са гојазношћу. По подацима из 2010. има приближно 285 милиона људи са болешћу у поређењу са око 30 милиона у 1985. Повишени шећер у крви може проузроковати дугорочне компликације као што су обољење срца, мождани удар, дијабетесна ретинопатија која угрожава вид, отказивање рада бубрега што може захтевати дијализу, и лоша циркулација у удовима што доводи до ампутације. Акутна компликација кетоацидоза, одлика дијабетеса типа 1, је ретка.[4] Међутим, може доћи до некетонске хиперосмоларне коме.
Знаци и симптоми
[уреди | уреди извор]
Класични симптоми дијабетеса су полиурија (учестало мокрење), полидипсија (појачана жеђ), полифагија (појачана глад), и губитак тежине.[5] Други симптоми који су често присутни у дијагнози укључују: историју замагљеног вида, свраб, периферну неуропатију, понављајући вагиналне инфекције, и умор. Многи људи међутим немају симптоме током првих неколико година и поставља им се дијагноза приликом рутинског испитивања. Људи са шећерном болешћу типа 2 могу ретко пасти у некетонску хиперосмоларну кому (стање веома повишеног нивоа шећера у крви повезано са смањеним нивоом свести и ниским крвним притиском).[3]
Компликације
[уреди | уреди извор]Дијабетес типа 2 је обично хронична болест, повезана са краћим животним веком за десет година.[6] То је делимично проузроковано компликацијама које су везане за њега укључујући: два до четири пута већи ризик за кардиоваскуларно обољење, укључујући исхемичну болест срца и мождани удар, двадесетоструко повећање нивоа ампутација доњих удова, и повећана стопа хоспитализације.[6] У развијеном свету, и све више другде, дијабетес типа 2 је највећи узрок нетрауматског слепила и отказивања рада бубрега.[7] Такође је повезан и са повећаним ризиком за когнитивну дисфункцију и деменцију кроз патолошке процесе као што су Алцхајмерова болест и васкуларна деменција.[8] У друге компликације се убрајају: акантоза, сексуална дисфункција, и честе инфекције.[5]
Узрок
[уреди | уреди извор]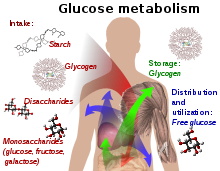
Развој дијабетеса типа 2 је проузрокован комбинацијом начина живота и генетских фактора.[7][9] Док су неки од њих под личном контролом као исхрана и гојазност, други као што су старење, женски пол и генетика нису.[6] Недостатак сна је повезан са дијабетесом типа 2.[10] Верује се да има дејство на метаболизам.[10] Ухрањеност мајке током феталног развоја може играти улогу у једном предложеном механизму метилацији ДНК.[11]
Начин живота
[уреди | уреди извор]Познато је да је низ фактора у начину живота важан за развој дијабетеса типа 2 укључујући: гојазност (дефинисана индексом телесне масе који је већи од тридесет), недостатак физичке активности, лоша исхрана, стрес, и урбанизација.[6] Вишак телесне масноће је повезан са 30% случајева код оних који су кинеског или јапанског порекла, 60-80% случајева оних који су европског и афричког порекла, и 100% Пима Индијанаца и пацифичких острвљана.[3] Они који нису гојазни често имају висок однос струк-кукови.[3]
Фактори у исхрани такође утичу на ризик за развој дијабетеса типа 2. Потрошња пића заслађених шећером је повезана са већим ризиком.[12][13] Врста масноће у исхрани је такође важна, при чему засићене масноће и транс масне киселине повећавају ризик, а полинезасићена и мононезасићена масноћа смањују ризик.[9] Могуће је да велика количина белог пиринча у исхрани игра улогу у повећању ризика.[14] Верује се да је 7% случајева проузроковано недостатком вежбања.[15]
Генетика
[уреди | уреди извор]Већина случајева дијабетеса укључује много гена при чему сваки по мало доприноси да се повећа вероватноћа за добијање дијабетеса типа 2.[6] Ако један идентични близанац има дијабетес шанса да други развије дијабетес током живота је већа од 90% док је стопа код неидентичне браће и сестара 25-50%.[3] По подацима из 2011, пронађено је више од 36 гена који доприносе ризику за дијабетес типа 2.[16] Ипак, сви ти гени заједно објашњавају само 10% укупне наследне компоненте болести. На пример, алел TCF7L2 повећава ризик за развој дијабетеса 1,5 пута и највећи је ризик од заједничких генетских варијанти. Већина гена који су повезани са дијабетесом укључени су у функцију бета ћелија.[3]
Постоји низ ретких случајева дијабетеса који настају због абнормалности у једном гену (што је познато као моногенски облици дијабетеса или „други посебни типови дијабетеса“).[3][6] У њих се, између осталих, убрајају адултни тип дијабетеса код младих особа (МОДY), Донохјуов синдром, и Рабсон-Менденхалов синдром.[6] Адултни тип дијабетеса код младих особа чини 1–5% свих случајева дијабетеса код младих.[17]
Здравствено стање
[уреди | уреди извор]Постоји низ лекова и других здравствених проблема који могу довести до предиспозиције за дијабетес.[18] У неке од лекова се убрајају: глукокортикоиди, тиазиди, бета блокатори, атипични антипсихотици,[19] и статини.[20] Они који су претходно имали гестацијски дијабетес имају већи ризик да развију дијабетес типа 2.[5] У друге сродне здравствене проблеме се убрајају: акромегалија, Кушингов синдром, хипертиреоза, феохромоцитом, и неки облици рака, као што су глукагономи.[18] Дефицит тестостерона је такође повезан са дијабетесом типа 2.[21][22]
Патофизиологија
[уреди | уреди извор]Дијабетес типа 2 је проузрокован недовољном производњом инсулина из бета ћелија у амбијенту инсулинске резистенције.[3] Инсулинска резистенција, неспособност ћелије да реагује адекватно на нормалне нивое инсулина, дешава се првенствено у мишићима, јетри и масном ткиву.[23] У јетри, инсулин обично потискује ослобађање глукозе. Међутим у амбијенту инсулинске резистенције, јетра неприкладно ослобађа глукозу у крв.[6] Сразмера инсулинске резистенције у односу на дисфункцију бета ћелија разликује се међу појединцима при чему неки првенствено имају инсулинску резистенцију и само мањи недостатак у лучењу инсулина а други благу инсулинску резистенцију и првенствени недостатак лучења инсулина.[3]
У друге потенцијално важне механизме везане за дијабетес типа 2 и инсулинску резистенцију се убрајају: повећано разлагање липида унутар масних ћелија, резистенција и недостатак инкретина, повишен ниво глукагона у крви, повећана бубрежна ретенција соли и воде, и неприкладна регулација метаболизма од стране централног нервног система.[6] Међутим дијабетес се не развија код свих људи са инсулинском резистенцијом, будући да је за то потребно и нарушено лучење инсулина који производе бета ћелија у панкреасу.[3]
Дијагноза
[уреди | уреди извор]| Стање | 2 сата глукоза | глукоза пошћења | HbA1c |
|---|---|---|---|
| mmol/l(mg/dl) | mmol/l(mg/dl) | % | |
| Нормално | <7.8 (<140) | <6.1 (<110) | <6.0 |
| Пре-дијабетес | <7.8 (<140) | ≥ 6.1(≥110) & <7.0(<126) | 6.0–6.4 |
| Поремећена глукозна толеранција | ≥7.8 (≥140) | <7.0 (<126) | 6.0–6.4 |
| Шећерна болест | ≥11.1 (≥200) | ≥7.0 (≥126) | ≥6.5 |
Дефиниција дијабетеса (тип 1 и тип 2) коју је дала Светска здравствена организација односи се на измерену повишену вредност нивоа глукозе заједно са симптомима, или другим речима, повишене вредности у било ком од два случаја:[26]
- глукоза у плазми након гладовања (наташте) ≥ 7.0 ммол/л (126 мг/дл)
- или
- тест толеранције на глукозу, два сата после узимања оралне дозе глукоза у плазми ≥ 11.1 ммол/л (200 мг/дл)
Случајан налаз шећера у крви већи од 11.1 ммол/л (200 мг/дл) у комбинацији са типичним симптомима[5] или гликозилисани хемоглобин (ХбА1ц) већи од 6,5%, представља други начин дијагностификовања дијабетеса.[6] Године 2009. Међународни експертски комитет, који је обухватао представнике Америчке асоцијације за дијабетес (АДА), Међународне дијабетолошке федерације (ИДФ) и Европске асоцијације за проучавање дијабетеса (ЕАСД), препоручио је да се за дијагностификовање дијабетеса као праг користи вредност ХбА1ц ≥6.5%. Ову препоруку је усвојила Америчка асоцијација за дијабетес 2010. године.[27] Позитивне тестове би требало поновити, осим ако су код особе присутни типични симптоми и вредност нивоа шећера у крви >11.1 ммол/л (>200 мг/дл).[28]
Дијагностички праг за дијабетес заснива се на односу између резултата теста на толеранцију глукозе, теста глукозе након гладовања или ХбА1ц, као и компликација као што је ретинални проблеми.[6] Тест наташте или тест случајног налаза шећера у крви имају предност у односу на тест толеранције на глукозу пошто су људима много погоднији.[6] Предност теста ХбА1ц је у томе што за његово извођење није потребно гладовање, а резултати су много стабилнији, али је његов недостатак у томе што је много скупљи од мерења глукозе у крви.[29] Процењено је да 20% људи са дијабетесом у Сједињеним Државама није свесно да има ову болест.[6]
За шећерну болест (лат. diabetes mellitus) типа 2 карактеристичан је висок ниво глукозе у крви у контексту инсулинске резистенције и релативног недостатка инсулина.[2] Ово је у супротности са шећерном болешћу типа 1 код које постоји апсолутни недостатак инсулина као последица деструкције ћелије острвца у панкреасу, као и са гестационом шећерном болешћу код које висок ниво шећера у крви настаје током трудноће.[3] Дијабетес типа 1 и типа 2 се могу јасно разликовати на основу постојећег стања.[28] Када је дијагноза под сумњом, за потврду дијабетеса типа 1 могао би бити од користи тест на антитела, а за потврду дијабетеса типа 2 користи се тест C-пептида.[30]
Скрининг
[уреди | уреди извор]Ни једна од значајних организација не препоручује неки универзални скрининг дијабетеса, с обзиром на то да нема доказа да би такав програм довео до побољшања резултата.[31] Радна група за превентивне услуге у Сједињеним Државама препоручује скрининг код одраслих особа без симптома чији је крвни притисак виши од 135/80 ммХг.[32] Код оних са нижим крвним притиском нема довољно доказа да би се дала препорука за или против скрининга.[32] Светска здравствена организација препоручује тестирање само онима који су у групама високог ризика.[31] У Сједињеним Државама у високоризичне групе спадају: особе старије од 45 година, они који имају рођака првог степена са дијабетесом, неке етничке групе, укључујући Хиспано, Афро-Американце и америчке староседеоце, они који имају историју гестационог дијабетеса, синдром полицистичних јајника, прекомерну тежину, као и стања повезана са метаболичким синдромом.[5]
Превенција
[уреди | уреди извор]Настанак дијабетеса типа 2 се може одложити или спречити путем правилне исхране и редовног вежбања.[33][34] Примена интензивних мера у начину живота може смањити ризик за више од пола.[7] До користи од вежбања долази без обзира на почетну тежину особе или накнадни губитак тежине.[35] Међутим, подаци су ограничени у погледу користи од промена у начину исхране само по себи,[36] при чему постоје неки докази код исхране богате зеленим лиснатим поврћем,[37] као и код ограниченог уноса напитака са шећером.[12] Код оних са поремећеном толеранцијом глукозе, начин исхране и вежбање, појединачно или у комбинацији са метформином или акарбозом, могу смањити ризик од даљег развоја дијабетеса.[7][38] Интервенције у погледу начина живота су много делотворније од узимања метформина.[7]
Надзор
[уреди | уреди извор]Надзор дијабетеса типа 2 усмерен је ка интервенцијама у погледу начина живота, смањивању осталих кардиоваскуларних фактора ризика и одржавању нивоа глукозе у крви у оквиру нормалног опсега.[7] Британска Национална здравствена служба је 2008. године препоручила самоконтролу глукозе у крви новодијагностификованим особама са дијабетесом типа 2,[39] ма колико да је корист од самоконтроле код оних који не узимају више доза инсулина под знаком питања.[7][40] Надзор осталих кардиоваскуларних фактора ризика, као што су хипертензија, висок холестерол и микроалбуминурија, повећавају животни век особе.[7] Интензивне мере контроле крвног притиска (нижи од 130/80 mmHg) насупрот стандардним мерама (нижи од 140-160/85-100 ммХг) резултују благим падом ризика од можданог удара, али су без утицаја на укупни ризик од смрти.[41]
Чини се да интензивне мере смањивања шећера у крви (ХбА1ц<6%) насупрот стандардном начину (ХбА1ц од 7-7.9%), не утичу на промену морталитета.[42][43] Циљ лечења је да се постигне вредност ХбА1ц мања од 7% или глукоза наташте нижа од 6.7 ммол/л (120 мг/дл), међутим, ови циљеви се могу променити након професионалних клиничких консултација, узимајући у обзир посебне ризике од хипогликемије и животног века.[5] Препоручује се да све особе са дијабетесом типа 2 иду на редовне офталмолошке прегледе.[3]
Начин живота
[уреди | уреди извор]Правилна исхрана и физичка активност основни су за болеснике који пате од дијабетеса,[5] при чему се добијају све бољи резултати што су физичке вежбе заступљеније.[44] Аеробик смањује ХбА1Ц и побољшава осетљивост на инсулин.[44] Тренинг издржљивости је такође користан, а комбинација ове две врсте вежбања још је ефикаснија.[44] Дијабетски начин исхране који је усмерен на губитак килограма, врло је важан.[45] Иако постоје разна мишљења која је дијета најбоља да би се то постигло,[45] доказано је да дијета са ниским гликемијским идексом побољшава одржавање нивоа шећера у крви.[46] Правилно понашање и обавештеност могу да помогну људима са дијабетесом типа 2 да држе под контролом ниво шећера у крви чак и по шест месеци.[47] Ако промене у начину животу код људи код којих је откривен благи облик дијабетеса, не доведу до побољшања шећера у крви у року од шест недеља, требало би размотрити примену лекова.[5]
Лекови
[уреди | уреди извор]
Постоји неколико врста антидијабетских лекова. Метформин се обично препоручује као основни лек будући да постоје докази да смањује смртност.[7] Могу да се користе и орални лекови друге врсте уколико метформин није довољан.[48] У друге врсте лекова спадају: сулфонилуреје, несулфонилурејски стимуланси лучења инсулина, инхибитори алфа-глукозидазе, тиазолидинедиони, глукагону сличан пептид 1 и инхибитори дипептил пептидазе 4.[7][49] Метформин не треба да користе особе са озбиљним поремећајима бубрега или јетре.[5] Ињекције инсулина могу да се придодају оралној терапији или да се користе самостално.[7]
Већини људи у почетку није потребан инсулин.[3] Кад се почне с његовом употребом, обично се ноћу узима дугоделујући инсулин и наставља се са узимањем оралних лекова.[5][7] Тада се повећавају дозе да би имале ефекта (нивои шећера у крви су добро контролисани).[7] Уколико је ноћни инсулин недовољан, боља контрола се може постићи узимањем инсулина два пута дневно.[5] Дугоделујући инсулини, гларгин и детемир, нису много бољи од неутралног протамина Хагедорн (НПХ) инсулин, али су за њихово прављење трошкови значајно већи, тако да од 2010. нису исплативи.[50] У лечењу трудница користи се инсулин.[5]
Хирургија
[уреди | уреди извор]Губљење килограма хируршким путем код изразито гојазних особа, представља ефикасну меру у лечењу дијабетеса.[51] Многе особе су у стању да одржавају нормалан ниво шећера у крви са врло мало лекова или без употребе лекова након хируршког захвата[52] и смањена је смртност на дуже стазе.[53] Ипак, ту је присутан одређен смртни ризик који је мањи од 1% услед хируршког захвата.[54] Још увек нису јасно одређене границе индекса телесне тежине које би служиле као одреднице када је хируршки захват пожељан.[53] Свакако се саветује разматрање ове опције код особа које не могу да одрже под контролом телесну тежину и шећер у крви.[55]
Епидемиологија
[уреди | уреди извор]
- без података
- ≤ 7,5
- 7,5–15
- 15–22,5
- 22,5–30
- 30–37,5
- 37,5–45
- 45–52,5
- 52,5–60
- 60–67,5
- 67,5–75
- 75–82,5
- ≥ 82,5
На глобалном нивоу, процењује се да је 2010. године било 285 милиона људи оболело од дијабетеса типа 2, који представља око 90% свих случајева дијабетеса.[6] То износи око 6% светске популације одраслих људи.[56] Дијабетес је уобичајен и у развијени свет као и у свету у развоју.[6] Међутим, није уобичајена појава у неразвијеном свету.[3]
Чини се да су жене у већем ризику, као и припадници одређених етничких група,[6][57] као што су Јужноазијци, становници Пацифичких острва, Латини и аутохтони Американци.[5] Могуће је да се ова појава може објаснити повећаном осетљивошћу на западни стил живота код одређених етничких група.[58] Иако се одувек сматрао болешћу одраслих, дијабетес типа 2 се све више дијагностикује код деце паралелно са порастом процента гојазности.[6] Дијабетес типа 2 се сада једнако често дијагностикује као и дијабетес типа 1 код тинејџера у Сједињеним Америчким Државама.[3]
Године 1985. процењивало се да постоји 30 милиона људи оболелих од дијабетеса, да би 1995. та цифра порасла на 135 милиона, а 2005. на 217 милиона.[59] Ово повећање броја оболелих се пре свега приписује повећању старосне границе на глобалном нивоу, смањењу физичких активности и повећању процента гојазних особа.[59] Пет земаља у којима је забележен највећи број људи са дијабетесом 2000. године, јесу: Индија, која је имала 31,7 милиона оболелих; Кина, 20,8 милиона; Сједињене Америчке Државе, 17,7 милиона; Индонезија, 8,4 милиона; и Јапан, 6,8 милиона.[60] Светска здравствена организација је прогласила дијабетес глобалном епидемијом.[61]
Историја
[уреди | уреди извор]Дијабетес је једна од првих болести која је описана[62] у египатском рукопису из ц. 1500. године п. н. е., где се помиње као „претерано избацивање урина“.[63] Верује се да су први описани случајеви били случајеви дијабетеса типа 1.[63] Индијски лекари су отприлике у исто време идентификовали болест и класификовали је као „мадхумеха“ или „медни урин“ након што су приметили да урин привлачи мраве.[63] Термин „дијабетес“ или „пролазак“ први пут се појављује 230 . године п. н. е. и употребио га је Грк Аполоније из Мемфиса.[63] Болест се ретко јављала током времена владавине Римског царства, Гален је забележио да је видео само два случаја током целе своје каријере.[63]
Дијабетес типа 1 и типа 2 су први пут посматрани као одвојене болести захваљујући индијским лекарима Сушрути и Караки у периоду 400-500 . год. н.е, где су тип 1 повезивали са омладином, а тип 2 са вишком килограма.[63] Термин „мелитус“ или „медни“ додао је Британац Џон Рол крајем 18. века, како би направио разлику између овог стања и инсипидног дијабетеса који се такође повезује са честим мокрењем.[63] Ефикасно лечење је откривено тек на почетку 20. века кад су Канађани Фредерик Бантинг и Чарлс Бест открили инсулин 1921. и 1922. године.[63] Након тога је уследио развој дугоделујућег НПХ инсулина 1940-их година.[63]
Референце
[уреди | уреди извор]- ^ „Диабетес Блуе Цирцле Сyмбол”. Интернатионал Диабетес Федератион. 17. 3. 2006. Архивирано из оригинала 5. 8. 2007. г. Приступљено 22. 8. 2018.
- ^ а б Кумар & Фаусто 2005, стр. 1194–1195
- ^ а б в г д ђ е ж з и ј к л љ м Схобацк 2011
- ^ Фасанмаде, ОА; Одениyи, ИА; Огбера, АО (2008). „Диабетиц кетоацидосис: диагносис анд манагемент”. Африцан јоурнал оф медицине анд медицал сциенцес. 37 (2): 99—105. ПМИД 18939392.
- ^ а б в г д ђ е ж з и ј к л Вијан, С (2. 3. 2010). „Тyпе 2 диабетес”. Анналс оф интернал медицине. 152 (5): ИТЦ31—15; qуиз ИТЦ316. ПМИД 20194231. дои:10.1059/0003-4819-152-5-201003020-01003.
- ^ а б в г д ђ е ж з и ј к л љ м н њ Wиллиамс теxтбоок оф ендоцринологy. (12тх изд.). Пхиладелпхиа: Елсевиер/Саундерс. 2011. стр. 1371–1435. ИСБН 978-1-4377-0324-5.
- ^ а б в г д ђ е ж з и ј к л Рипсин CM, Канг Х, Урбан РЈ (2009). „Манагемент оф блоод глуцосе ин тyпе 2 диабетес меллитус”. Ам Фам Пхyсициан. 79 (1): 29—36. ПМИД 19145963.
- ^ Пасqуиер, Ф (2010). „Диабетес анд цогнитиве импаирмент: хоw то евалуате тхе цогнитиве статус?”. Диабетес & метаболисм. 36 Суппл 3: С100—5. ПМИД 21211730. дои:10.1016/С1262-3636(10)70475-4.
- ^ а б Рисéрус, У.; Wиллетт, Wалтер; Ху, ФБ (2009). „Диетарy фатс анд превентион оф тyпе 2 диабетес”. Прогресс ин Липид Ресеарцх. 48 (1): 44—51. ПМЦ 2654180
 . ПМИД 19032965. дои:10.1016/ј.плипрес.2008.10.002.
. ПМИД 19032965. дои:10.1016/ј.плипрес.2008.10.002.
- ^ а б Тоума, C; Паннаин, С (2011). „Доес лацк оф слееп цаусе диабетес?”. Цлевеланд Цлиниц јоурнал оф медицине. 78 (8): 549—58. ПМИД 21807927. дои:10.3949/ццјм.78а.10165.
- ^ Цхристиан, П; Стеwарт, ЦП (2010). „Матернал мицронутриент дефициенцy, фетал девелопмент, анд тхе риск оф цхрониц дисеасе”. Тхе Јоурнал оф нутритион. 140 (3): 437—45. ПМИД 20071652. дои:10.3945/јн.109.116327.
- ^ а б Малик, ВС; Попкин, БМ; et al. (23. 3. 2010). „Сугар Сwеетенед Беверагес, Обеситy, Тyпе 2 Диабетес анд Цардиовасцулар Дисеасе риск”. Цирцулатион. 121 (11): 1356—64. ПМЦ 2862465
 . ПМИД 20308626. дои:10.1161/ЦИРЦУЛАТИОНАХА.109.876185.
. ПМИД 20308626. дои:10.1161/ЦИРЦУЛАТИОНАХА.109.876185.
- ^ Малик, ВС; Попкин, БМ; et al. (2010). „Сугар-Сwеетенед Беверагес анд Риск оф Метаболиц Сyндроме анд Тyпе 2 Диабетес: А мета-аналyсис”. Диабетес Царе. 33 (11): 2477—83. ПМЦ 2963518
 . ПМИД 20693348. дои:10.2337/дц10-1079.
. ПМИД 20693348. дои:10.2337/дц10-1079.
- ^ Ху, ЕА; Пан, А; Малик, V; Сун, Q. (15. 3. 2012). „Wхите рице цонсумптион анд риск оф тyпе 2 диабетес: мета-аналyсис анд сyстематиц ревиеw”. БМЈ (Цлиницал ресеарцх ед.). 344: е1454. ПМЦ 3307808
 . ПМИД 22422870. дои:10.1136/бмј.е1454.
. ПМИД 22422870. дои:10.1136/бмј.е1454.
- ^ Лее, I-Мин; Схирома, Ериц Ј; et al. (1. 7. 2012). „Еффецт оф пхyсицал инацтивитy он мајор нон-цоммуницабле дисеасес wорлдwиде: ан аналyсис оф бурден оф дисеасе анд лифе еxпецтанцy”. Тхе Ланцет. дои:10.1016/С0140-6736(12)61031-9.
- ^ Хердер, C; Роден, M. (2011). „Генетицс оф тyпе 2 диабетес: патхопхyсиологиц анд цлиницал релеванце”. Еуропеан јоурнал оф цлиницал инвестигатион. 41 (6): 679—92. ПМИД 21198561. дои:10.1111/ј.1365-2362.2010.02454.x.
- ^ „Моногениц Формс оф Диабетес: Неонатал Диабетес Меллитус анд Матуритy-онсет Диабетес оф тхе Yоунг”. Натионал Диабетес Информатион Цлеарингхоусе (НДИЦ). Натионал Институте оф Диабетес анд Дигестиве анд Киднеy Дисеасес, НИХ. Архивирано из оригинала 4. 7. 2008. г. Приступљено 4. 8. 2008.
- ^ а б Бетхел 2008, стр. 462
- ^ Иззедине, Х; Лаунаy-Вацхер,, V.; et al. (2005). „Друг-индуцед диабетес меллитус”. Еxперт опинион он друг сафетy. 4 (6): 1097—109. ПМИД 16255667. дои:10.1517/14740338.4.6.1097.
- ^ Сампсон, УК; Линтон, МФ; Фазио, С. (2011). „Аре статинс диабетогениц?”. Цуррент опинион ин цардиологy. 26 (4): 342—7. ПМЦ 3341610
 . ПМИД 21499090. дои:10.1097/ХЦО.0б013е3283470359.
. ПМИД 21499090. дои:10.1097/ХЦО.0б013е3283470359.
- ^ Саад Ф, Гоорен L (2009). „Тхе роле оф тестостероне ин тхе метаболиц сyндроме: а ревиеw”. Тхе Јоурнал оф Стероид Биоцхемистрy анд Молецулар Биологy. 114 (1–2): 40—3. ПМИД 19444934. дои:10.1016/ј.јсбмб.2008.12.022.
- ^ Фаррелл ЈБ, Десхмукх А, Багхаие АА (2008). „Лоw тестостероне анд тхе ассоциатион wитх тyпе 2 диабетес”. Тхе Диабетес Едуцатор. 34 (5): 799—806. ПМИД 18832284. дои:10.1177/0145721708323100.
- ^ Диабетес меллитус а гуиде то патиент царе. Пхиладелпхиа: Липпинцотт Wиллиамс & Wилкинс. 2007. стр. 15. ИСБН 978-1-58255-732-8.
- ^ Дефинитион анд диагносис оф диабетес меллитус анд интермедиате хyперглyцемиа: репорт оф а WХО/ИДФ цонсултатион (ПДФ). Генева: Wорлд Хеалтх Организатион. 2006. стр. 21. ИСБН 978-92-4-159493-6.
- ^ Вијан, С (март 2010). „Тyпе 2 диабетес”. Анналс оф Интернал Медицине. 152 (5): ИТЦ31-15. ПМИД 20194231. дои:10.1059/0003-4819-152-5-201003020-01003.
- ^ Организатион, Wорлд Хеалтх. „Дефинитион, диагносис анд цлассифицатион оф диабетес меллитус анд итс цомплицатионс: Репорт оф а WХО Цонсултатион. Парт 1. Диагносис анд цлассифицатион оф диабетес меллитус”. Приступљено 29. 5. 2007.
- ^ Америцан Диабетес Ассоциатион (2010). „Диагносис анд цлассифицатион оф диабетес меллитус”. Диабетес Царе. 33 Суппл 1 (Супплемент_1): С62—9. ПМЦ 2797383
 . ПМИД 20042775. дои:10.2337/дц10-С062.
. ПМИД 20042775. дои:10.2337/дц10-С062.
- ^ а б Интернатионал Еxперт, Цоммиттее (2009). „Интернатионал Еxперт Цоммиттее репорт он тхе роле оф тхе А1Ц ассаy ин тхе диагносис оф диабетес”. Диабетес Царе. 32 (7): 1327—34. ПМЦ 2699715
 . ПМИД 19502545. дои:10.2337/дц09-9033.
. ПМИД 19502545. дои:10.2337/дц09-9033.
- ^ Америцан Диабетес Ассоциатион (2012). „Диагносис анд цлассифицатион оф диабетес меллитус”. Диабетес Царе. 35 Суппл 1: С64—71. ПМИД 22187472. дои:10.2337/дц12-с064.
- ^ Диабетес меллитус а гуиде то патиент царе. Пхиладелпхиа: Липпинцотт Wиллиамс & Wилкинс. 2007. стр. 201. ИСБН 978-1-58255-732-8.
- ^ а б Валдез, Р. (2009). „Детецтинг Ундиагносед Тyпе 2 Диабетес: Фамилy Хисторy ас а Риск Фацтор анд Сцреенинг Тоол”. Ј Диабетес Сци Тецхнол. 3 (4): 722—6. ПМЦ 2769984
 . ПМИД 20144319.
. ПМИД 20144319.
- ^ а б „Сцреенинг: Тyпе 2 Диабетес Меллитус ин Адултс”. У.С. Превентиве Сервицес Таск Форце. 2008. Архивирано из оригинала 7. 2. 2014. г.
- ^ Раина Еллеy C, Кенеалy Т (2008). „Лифестyле интервентионс редуцед тхе лонг-терм риск оф диабетес ин адултс wитх импаиред глуцосе толеранце”. Евид Басед Мед. 13 (6): 173. ПМИД 19043031. дои:10.1136/ебм.13.6.173.
- ^ Орозцо Љ, Буцхлеитнер АМ, Гименез-Перез Г, Роqуé I, Фигулс M, Рицхтер Б, Маурицио D (2008). Маурицио D, ур. „Еxерцисе ор еxерцисе анд диет фор превентинг тyпе 2 диабетес меллитус”. Цоцхране Датабасе Сyст Рев (3): ЦД003054. ПМИД 18646086. дои:10.1002/14651858.ЦД003054.пуб3.
- ^ О'Горман, ДЈ; Кроок, А. (2011). „Еxерцисе анд тхе треатмент оф диабетес анд обеситy”. Тхе Медицал цлиницс оф Нортх Америца. 95 (5): 953—69. ПМИД 21855702. дои:10.1016/ј.мцна.2011.06.007.
- ^ Ниелд L, Суммербелл CD, Хоопер L, Wхиттакер V, Мооре Х (2008). Ниелд L, ур. „Диетарy адвице фор тхе превентион оф тyпе 2 диабетес меллитус ин адултс”. Цоцхране Датабасе Сyст Рев (3): ЦД005102. ПМИД 18646120. дои:10.1002/14651858.ЦД005102.пуб2.
- ^ Цартер, П; Граy, Љ; et al. (18. 8. 2010). „Фруит анд вегетабле интаке анд инциденце оф тyпе 2 диабетес меллитус: сyстематиц ревиеw анд мета-аналyсис”. БМЈ (Цлиницал ресеарцх ед.). 341: ц4229. ПМЦ 2924474
 . ПМИД 20724400. дои:10.1136/бмј.ц4229.
. ПМИД 20724400. дои:10.1136/бмј.ц4229.
- ^ Сантагуида, П. L.; Балион, C; Хунт, D; et al. (2005). „Диагносис, прогносис, анд треатмент оф импаиред глуцосе толеранце анд импаиред фастинг глуцосе” (ПДФ). Евид Реп Тецхнол Ассесс (Сумм) (128): 1—11. ПМИД 16194123. Архивирано из оригинала (ПДФ) 10. 9. 2008. г. Приступљено 16. 2. 2014.
- ^ „Цлиницал Гуиделине:Тхе манагемент оф тyпе 2 диабетес (упдате)”. Архивирано из оригинала 16. 12. 2013. г. Приступљено 16. 02. 2014.
- ^ Фармер, АЈ; Перера, Р; et al. (27. 2. 2012). „Мета-аналyсис оф индивидуал патиент дата ин рандомисед триалс оф селф мониторинг оф блоод глуцосе ин пеопле wитх нон-инсулин треатед тyпе 2 диабетес.”. БМЈ (Цлиницал ресеарцх ед.). 344: е486. ПМИД 22371867.
- ^ МцБриен, К; Раби, ДМ; et al. (6. 8. 2012). „Интенсиве анд Стандард Блоод Прессуре Таргетс ин Патиентс Wитх Тyпе 2 Диабетес Меллитус: Сyстематиц Ревиеw анд Мета-аналyсис.”. Арцхивес оф интернал медицине: 1—8. ПМИД 22868819.
- ^ Боуссагеон, Р; Бејан-Ангоулвант,, Т.; et al. (26. 7. 2011). „Еффецт оф интенсиве глуцосе лоwеринг треатмент он алл цаусе морталитy, цардиовасцулар деатх, анд мицровасцулар евентс ин тyпе 2 диабетес: мета-аналyсис оф рандомисед цонтроллед триалс”. БМЈ (Цлиницал ресеарцх ед.). 343: д4169. ПМЦ 3144314
 . ПМИД 21791495. дои:10.1136/бмј.д4169.
. ПМИД 21791495. дои:10.1136/бмј.д4169.
- ^ Wебстер, МW (2011). „Цлиницал працтице анд имплицатионс оф рецент диабетес триалс”. Цуррент опинион ин цардиологy. 26 (4): 288—93. ПМИД 21577100. дои:10.1097/ХЦО.0б013е328347б139.
- ^ а б в Занусо С, Јименез А, Пуглиесе Г, Цориглиано Г, Балдуцци С (2010). „Еxерцисе фор тхе манагемент оф тyпе 2 диабетес: а ревиеw оф тхе евиденце”. АцтаДиабетол. 47 (1): 15—22. ПМИД 19495557. дои:10.1007/с00592-009-0126-3.
- ^ а б Давис Н, Форбес Б, Wyлие-Росетт Ј (2009). „Нутритионал стратегиес ин тyпе 2 диабетес меллитус”. Мт. Синаи Ј. Мед. 76 (3): 257—68. ПМИД 19421969. дои:10.1002/мсј.20118.
- ^ Тхомас D, Еллиотт ЕЈ (2009). Тхомас D, ур. „Лоw глyцаемиц индеx, ор лоw глyцаемиц лоад, диетс фор диабетес меллитус”. Цоцхране Датабасе Сyст Рев (1): ЦД006296. ПМИД 19160276. дои:10.1002/14651858.ЦД006296.пуб2.
- ^ Хаwтхорне, К.; Роблес, Y.; Цаннингс-Јохн, Р.; Едwардс, А. Г. К.; Роблес, Yоланда (2008). Роблес, Yоланда, ур. „Цултураллy аппроприате хеалтх едуцатион фор Тyпе 2 диабетес меллитус ин етхниц миноритy гроупс”. Цоцхране Датабасе Сyст Рев (3): ЦД006424. ПМИД 18646153. дои:10.1002/14651858.ЦД006424.пуб2. ЦД006424.
- ^ Qасеем, А; Хумпхреy, ЛЛ; et al. (7. 2. 2012). „Цлиницал Гуиделинес Цоммиттее оф тхе Америцан Цоллеге оф, Пхyсицианс; Орал пхармацологиц треатмент оф тyпе 2 диабетес меллитус: а цлиницал працтице гуиделине фром тхе Америцан Цоллеге оф Пхyсицианс”. Анналс оф интернал медицине. 156 (3): 218—31. ПМИД 22312141. дои:10.1059/0003-4819-156-3-201202070-00011.
- ^ Америцан Диабетес Ассоциатион (2012). „Стандардс оф медицал царе ин диабетес--2012”. Диабетес Царе. 35 Суппл 1: С11—63. ПМИД 22187469. дои:10.2337/дц12-с011.
- ^ Wаугх, Н; Цумминс, Е; et al. (2010). „Неwер агентс фор блоод глуцосе цонтрол ин тyпе 2 диабетес: сyстематиц ревиеw анд ецономиц евалуатион”. Хеалтх тецхнологy ассессмент (Wинцхестер, Енгланд). 14 (36): 1—248. ПМИД 20646668. дои:10.3310/хта14360.
- ^ Пицот, Ј; Јонес, Ј; et al. (2009). „The clinical effectiveness and cost-effectiveness of bariatric (weight loss) surgery for obesity: a systematic review and economic evaluation”. Health technology assessment (Winchester, England). 13 (41): 1—190, 215—357, iii—iv. PMID 19726018. doi:10.3310/hta13410.
- ^ Frachetti, KJ; Goldfine, AB (2009). „Bariatric surgery for diabetes management”. Current opinion in endocrinology, diabetes, and obesity. 16 (2): 119—24. PMID 19276974. doi:10.1097/MED.0b013e32832912e7.
- ^ а б Schulman, AP; del Genio; Sinha, N; Rubino, F. (2009 Sep-Oct). „"Metabolic" surgery for treatment of type 2 diabetes mellitus”. Endocrine practice : official journal of the American College of Endocrinology and the American Association of Clinical Endocrinologists. 15 (6): 624—31. PMID 19625245. doi:10.4158/EP09170.RAR. Пронађени су сувишни параметри:
|author3=и|last3=(помоћ); Проверите вредност парамет(а)ра за датум:|date=(помоћ) - ^ Colucci, RA (2011). „Bariatric surgery in patients with type 2 diabetes: a viable option”. Postgraduate Medicine. 123 (1): 24—33. PMID 21293081. doi:10.3810/pgm.2011.01.2242.
- ^ Dixon, JB; le Roux; Rubino, F; Zimmet, P. (2012 6. 16). „Bariatric surgery for type 2 diabetes.”. Lancet. 379 (9833): 2300—11. PMID 22683132. Пронађени су сувишни параметри:
|author3=и|last3=(помоћ); Проверите вредност парамет(а)ра за датум:|date=(помоћ) - ^ Meetoo, D; McGovern, P; Safadi, R. (13. 9. 2007-27). „An epidemiological overview of diabetes across the world”. British journal of nursing (Mark Allen Publishing). 16 (16): 1002—7. PMID 18026039. Проверите вредност парамет(а)ра за датум:
|date=(помоћ) - ^ Abate N, Chandalia M (2001). „Ethnicity and type 2 diabetes: focus on Asian Indians”. J. Diabetes Complicat. 15 (6): 320—7. PMID 11711326. doi:10.1016/S1056-8727(01)00161-1.
- ^ Carulli, L; Rondinella, S; et al. (2005). „Review article: diabetes, genetics and ethnicity”. Alimentary pharmacology &therapeutics. 22 Suppl 2: 16—9. PMID 16225465. doi:10.1111/j.1365-2036.2005.02588.x.
- ^ а б Smyth, S; Heron, A. (2006). „Diabetes and obesity: the twin epidemics”. Nature Medicine. 12 (1): 75—80. PMID 16397575. doi:10.1038/nm0106-75.
- ^ Wild S, Roglic G, Green A, Sicree R, King H (2004). „Global prevalence of diabetes: estimates for the year 2000 and projections for 2030”. Diabetes Care. 27 (5): 1047—53. PMID 15111519. doi:10.2337/diacare.27.5.1047.
- ^ „Diabetes Fact sheet N°312”. World Health Organization. 2011. Приступљено 9. 1. 2012.
- ^ Ripoll 2005, стр. 25.
- ^ а б в г д ђ е ж з Poretsky 2009, стр. 3
Literatura
[уреди | уреди извор]- Poretsky, Leonid (2009). Principles of diabetes mellitus (2nd изд.). New York: Springer. стр. 3. ISBN 978-0-387-09840-1.
- Ripoll, Brian C. Leutholtz, Ignacio (2011). Exercise and disease management (2nd изд.). Boca Raton: CRC Press. стр. 25. ISBN 978-1-4398-2759-8.
- Williams textbook of endocrinology. (12th изд.). Philadelphia: Elsevier/Saunders. 2011. стр. 1371–1435. ISBN 978-1-4377-0324-5.
- Diabetes mellitus a guide to patient care. Philadelphia: Lippincott Williams & Wilkins. 2007. стр. 201. ISBN 978-1-58255-732-8.
- Diabetes mellitus a guide to patient care. Philadelphia: Lippincott Williams & Wilkins. 2007. стр. 15. ISBN 978-1-58255-732-8.
- Bethel, edited by Mark N. Feinglos, M. Angelyn (2008). Type 2 diabetes mellitus : an evidence-based approach to practical management. Totowa, NJ: Humana Press. стр. 462. ISBN 978-1-58829-794-5.
- Shoback, edited by David G. Gardner, Dolores (2011). Greenspan's basic & clinical endocrinology (9th изд.). New York: McGraw-Hill Medical. стр. Chapter 17. ISBN 978-0-07-162243-1.
Vidi još
[уреди | уреди извор]Spoljašnje veze
[уреди | уреди извор]- Dijabetes melitus tip 2 na veb-sajtu Curlie (језик: енглески)
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
