Хипертензија
| Хипертензија | |
|---|---|
| Латински | Hypertonia arterialis |
 | |
| Класификација и спољашњи ресурси | |
| Специјалност | family medicine, hypertensiology |
| МКБ-10 | I10 I11 I12 I13 I15 |
| МКБ-9-CM | 401.x |
| OMIM | 145500 |
| DiseasesDB | 6330 |
| MedlinePlus | 000468 |
| eMedicine | med/1106 ped/1097 emerg/267 |
| Patient UK | [https://patient.info/doctor/hypertension hypertension Хипертензија] |
| MeSH | D006973 |
Хипертензија (ХТ, високи крвни притисак, понекад артеријска хипертензија) јесте хронично медицинско стање у којој је крвни притисак у артеријама повишен. Често нема препознатљиве симптоме, због чега се назива и „тихим убицом“.[1][2] Последице акутне хипертензије су најчешће мождана крварења, док се код хроничне хипертензије најчешће испољавају на бубрезима, мозгу и оку.
Повишење крвног притиска условљава да срце ради јаче него нормално да би крв циркулисала кроз крвне судове. Крвни притисак обухвата два аспекта, систолни и дијастолни, у зависности од тога да ли је срчани мишић контрахован (систола) или опуштен између откуцаја (дијастола). Нормалан крвни притисак у мировању је у опсегу од 100-140 mmHg систолног (првог откуцаја) и 60-90 mmHg дијастолног (последњег) откуцаја. Крвни притисак је висок, уколико се одржава на или изнад 140/90 mmHg нивоа.
Хипертензија је главни фактор ризика за шлог, инфаркт миокарда (срчане нападе), срчану инсуфицијенцију, анеуризме артерија (нпр. аортни анеуризам), периферну артеријску болест, и узрок хроничне болести бубрега. Чак и умерена висина артеријског крвног притиска је повезана са скраћењем животног века. Дијететске и промене начина живота могу да побољшају контролу крвног притиска и смање ризик од удружених здравствених компликација. Међутим, лечење лековима је често неопходно код људи код којих је промена начина живота неделотворна или недовољна.
Теоријска поставка
[уреди | уреди извор]Хипертензија је класификована као примарна (есенцијална) хипертензија или као секундарна хипертензија. Око 90-95% случајева су категорисани као „примарне хипертензије“, што значи да је крвни притисак висок без очигледног основног медицинског узрока.[3] Остали услови који утичу на бубреге, артерије, срце или ендокрини систем, изазивају преосталих 5-10% случајева (секундарна хипертензија).
Термин есенцијална хипертензија је мисномер (непогодно изабран назив), али је до данас остао непромењен. Потиче од теорије да повишење крвног притиска настаје као стрес-реакција повећања прилива крви у оболели део тела. Брзо је утврђено да је ова теорија била погрешна, али се терминологија није променила.[4] Узрок есенцијалне хипертензије је идиопатски (непознат). Нема никаквих клинички или лабораторијски препознатљивих обољења који је могу проузроковати, али се убраја у 95% свих клинички откривених хипертензија, што је навело научнике на претпоставку генетске предиспозиције.
У секундарној хипертензији се може наћи узрок (нпр. обољења бубрега, надбубрежне жлезде итд), али ово објашњава само 5% откривених хипертензија.
Према трајању, хипертензије се класификују као :
- Акутне (пар сати до пар дана)
- Хроничне (вишемесечне или трајне)
Акутна хипертензија се најчешће испољава наглим повишењем артеријског притиска изнад 200 mmHg. Синоним за ово стање је хипертензивна криза, али само уколико је праћено претећим оштећењем тзв. циљних органа: плућа, мозга, мрежњаче ока, као и самог срца.
Опис
[уреди | уреди извор]Артеријски притисак је строго контролисана физиолошка варијабла и константно се одржава у оквирима нормалних интервала, али се у току 24 сата може приближити екстремним вредностима (било у смислу повишења или снижења вредности) из различитих узрока (нпр. тешка физичка активност). Уколико су вредности трајно повишене, кажемо да долази до стања хипертензије.
Притисак варира у односу на срчани циклус - највиши је током систоле, а најнижи током дијастоле. Разлика између ових притисака је хидродинамичка сила која условљава ток крви кроз крвне судове - пулсни притисак.
Вредности
[уреди | уреди извор]Вредности нормалног артеријског притиска су статистички одређене и варирају на основу узорка, расе и узраста, па према томе и између појединих држава и здравствених система, али су ипак најшире прихваћени критеријуми Светске здравствене организације (СЗО) према којима се вредности систолног артеријског притиска више или једнаке 140 mmHg и/или дијастолног артеријског притиска више или једнаке 90 mmHg, добијене у три узастопна, адекватна мерења током 1-3 недеље сматрају хипертензијом.[5]
У медицинској документацији, крвни притисак се означава скраћеницом ТА (лат. tensio arterialis), уз навођење вредности систолног и дијастолног притиска (нпр. 120/80), тачног времена и датума када је измерен и административних података о пацијенту (име, презиме, итд).
- ТА 120/80 mmHg је најчешћа средња вредност, клинички посматрано - оптимална вредност;
- ТА 139/89 mmHg је висока вредност, клинички посматрано - сумња на хипертензију;
- ТА 140/90 -(mmHg) и више је вредност изван прага и сматра се хипертензијом;
- ТА изнад 200 mmHg је екстремна вредност и сматра се малигном хипертензијом;
Знаци и симптоми
[уреди | уреди извор]Хипертензија ретко показује икакве симптоме, а њена идентификација је обично кроз скрининг, или када се потражи лечење неповезаног здравственог проблема. Неки људи са високим крвним притиском пријављују главобољу, а (посебно у задњем делу главе, и ујутро), као и непромишљеност, вртоглавицу, тинитус (зујање или шиштање у ушима), мењање визије или епизоде несвестица.[6]
На физикалном прегледу, на хипертензију се може посумњати када се открије хипертензивна ретинопатија у испитивању очне позадине у задњем делу ока помоћу офталмоскопа.[7] Класично, озбиљност промена хипертензивне ретинопатије се градира од I-IV, иако се блаже врсте тешко могу разликовати једне од других.[7] Налаз офталмоскопије може такође указати колико дуго особа има хипертензију.[6]
Секундарна хипертензија
[уреди | уреди извор]Неки додатни знаци и симптоми могу да сугеришу секундарну хипертензију, то је хипертензија због неког одређеног узрока као што су болести бубрега или ендокрине болести. На пример, гојазност грудног коша и абдомена, нетолеранција глукозе, месечасто лице, "грба као код бизона", и љубичасте стрије сугеришу Кушингов синдром.[8] Обољења штитне жлезде и акромегалија такође могу изазвати повишен крвни притисак и имају карактеристичне симптоме и знаке.[8]Турбуленција крвотока у стомаку може да укаже на стенозу бубрежне артерије (сужавање артерије, која снабдева бубреге). Смањење крвног притиска у ногама или одложени или одсутни феморални артеријски пулс могу да укажу на коарктацију аорте (сужење аорте одмах након изласка из срца). Хипертензија широко варира од главобоље, палпитације, бледила до знојења, треба да подстакне на сумњу о феохромоцитому.[8]
Хипертензивне кризе
[уреди | уреди извор]Јако повишени крвни притисак (једнак или већи од систолног од 180 или дијастолног од 110, понекад називан малигна или убрзана хипертензија) се назива „хипертензивна криза“. Крвни притисак изнад ових нивоа указује на висок ризик од компликација. Људи са крвним притиском у овом распону могу да немају никакве симптоме, али су склонији главобољама (22% случајева)[9] и вртоглавицама него општа популација.[6] Остали симптоми хипертензивне кризе могу да садрже погоршање вида или помањкање даха због срчане инсуфицијенције или опште осећање малаксалости услед оштећења бубрега.[8] Познато је да већина људи са хипертензивном кризом има повишен крвни притисак, али додатни покретачи могу довести до наглог пораста.[10]
Хипертензивно хитно стање, раније звано малигна хипертензија, јавља се када постоје докази о директном оштећења једног или више органа, као резултат јако повишеног крвног притиска. Ово оштећење може да укључује хипертензивну енцефалопатију, изазвану отоком и отежаним функционисањем мозга, и карактерише се главобољом и промењеним нивоом свести (конфузија или поспаност). Ретинални папилоедем и хеморагије очног дна и ексудати су још један знак оштећења циљних органа. Бол у грудима може да указује на оштећење срчаног мишића (које може напредовати до инфаркта миокарда) или понекад дисекције аорте, унутрашњег цепања зида аорте. Кратак дах, кашаљ, искашљавање крви и обојеног спутума су карактеристични знаци плућног едема. Ово стање је, отицање ткива плућа због попуштања леве коморе, неспособности леве коморе срца да адекватно напумпа крв из плућа у артеријски систем.[10] Рапидно погоршање бубрежне функције (акутна повреда бубрега) и микроангиопатичка хемолитичка анемија (уништавање крвних зрнаца) може да се јави.[10] У оваквим ситуацијама, брзо смањење крвног притиска има задатак да заустави континуирано оштећење органа.[10] Насупрот томе, не постоје докази да крвни притисак треба брзо смањивати у хипертензивним ургентним стањима, где не постоје доказ о оштећењу циљних органа. Претерано агресивно смањење крвног притиска није без ризика.[8] Употреба оралних лекова за снижавање крвног притиска постепено у току 24 до 48 сати се саветује у хипертензивним ургентним стањима.[10]
У трудноћи
[уреди | уреди извор]Хипертензија се јавља код приближно 8% до 10% трудноћа.[8] Већина жена са хипертензијом у трудноћи већ болује од постојеће примарне хипертензије. Висок крвни притисак у трудноћи може представљати први знак преекламсије, озбиљног обољења које се може јавити у другој половини трудноће, као и неколико недеља након порођаја.[8] Дијагноза преекламсије се поставља на основу повишеног крвног притиска и присуства протеина у урину.[8] Преекламсија се јавља код око 5% трудноћа и одговорна је за око 16% укупне материнске смртности у свету.[8] Преекламсија такође удвостручава ризик од смрти бебе.[8] Обично, симптоми код преекламсије нису изражени а обољење се открива приликом рутинског прегледа. У случају да се симптоми преекламсије појаве, најчешћи су они попут главобоље, поремећај вида (често је то „треперење“), повраћање, епигастрични бол и едем (отицање). Преекламсија се понекад може развити у обољење опасно по живот, названо еклампсија. Екламсија спада у хипертензију 1. реда хитности и има неколико тежих компликација. Ове компликације укључују губитак вида, отицање мозга, нападе или конвулзије, бубрежну инсуфицијенцију, едем плућа и дисеминовану интраваскуларну коагулацију (поремећај згрушавања крви).[8][11]
Код одојчади и деце
[уреди | уреди извор]Поремећај раста, напади, раздражљивост, недостатак енергије и отежано дисање[12] се може повезати са хипертензијом код новорођенчади. Код старије одојчади и деце, хипертензија може изазвати главобољу, необјашњиву раздражљивост, замор, поремећај раста, замагљен вид, крварење из носа и фацијалну парализу.[12][13]
Прогноза
[уреди | уреди извор]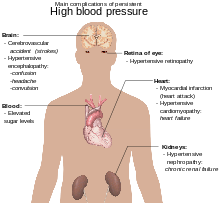
Најчешћа компликација акутне хипертензије је мождано крварење.
Хипертензија је најважнији глобални фактор ризика за прерану смрт кога је могуће спречити.[14] Он повећава ризик од исхемијске болести срца[15] можданог удара,[8] обољења периферних крвних судова,[16] и других кардиоваскуларних обољења, укључујући престанак рада срца, аортне анеуризме, дифузну атеросклерозу и плућну емболију.[8] Хипертензија такође представља фактор ризика за когнитивни дефицит, деменцију и хроничну бубрежну инсуфицијенцију.[8] У остале компликације спадају:
Узроци
[уреди | уреди извор]Примарна хипертензија
[уреди | уреди извор]Примарна (есенцијална) хипертензија је најчешћи облик хипертензије, одговорна за 90% до 95% свих случајева хипертензије.[3] У готово свим савременим друштвима, крвни притисак се повећава старењем, те је ризик од повећања крвног притиска у каснијем животном добу знатно повећан.[18] Хипертензија резултује из сложене интеракције гена и фактора средине. Идентификовани су бројни заједнички гени са малим утицајем на крвни притисак,[19] као и неки ретки гени са великим утицајем на крвни притисак,[20] мада генетска основа хипертензије још увек није у потпуности изучена. Неколико фактора средине утиче на крвни притисак. Фактори на које утиче начин живота, који снижавају крвни притисак обухватају смањени унос соли,[21] повећану конзумацију воћа и производа са малом количином масти (студија Дијететског приступа за спречавање хипертензије (ДАСХ дијета)). Вежбање,[22] губитак тежине[23] и смањени унос алкохола такође помаже у снижавању крвног притиска.[24] Могућа улога других фактора, као што су стрес,[22] конзумација кофеина,[25] и недостатак витамина Д[26] су мање јасни. Такође, се сматра да инсулинска резистенција, која често прати гојазност и представља компоненту синдрома X (или метаболичког синдрома) доприноси појави хипертензије.[27] Недавна истраживања су такође обухватила догађаје из раног живота (на пример, ниска тежина на рођењу, мајка која конзумира цигарете и недостатак дојења) у факторе ризика за есенцијалну хипертензију код одраслих.[28] Међутим, механизми који повезују ове изложености са хипертензијом код одраслих остају нејасни.[28]
Секундарна хипертензија
[уреди | уреди извор]Секундарна хипертензија произилази из одређеног узрока. Болест бубрега је најчешћи секундарни узрок хипертензије.[8] Хипертензију такође могу узроковати ендокрина обољења као што су Кушингов синдром, хипертиреоза, хипотиреоза, акромегалија, Конов синдром или хипералдостеронизам, хиперпаратиреоидизам и феохромоцитом.[8][29] У остале узроке секундарне хипертензије спадају гојазност, апнеја, трудноћа, коарктација аорте, прекомерна конзумација сладића и примена одређених лекова који се издају на рецепт, биљних лекова и нелегалних опојних средстава.[8][30]
Патофизиологија
[уреди | уреди извор]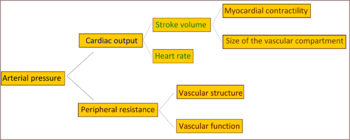
Код многих особа са развијеном есенцијалном (примарном) хипертензијом, повећана отпорност код протока крви (укупни отпор у периферним крвним судовима) одговорна је за високи притисак иако минутни срчани волумен остаје у нормалним вредностима.[31] Постоје докази да неке млађе особе са прехипертензијом или „граничном хипертензијом“ имају велики минутни срчани волумен, повишен пулс а нормалну отпорност у периферним крвним судовима. Ово стање се назива хиперкинетичка гранична хипертензија.[32] Код ових појединаца у каснијем животном добу се јављају типичне карактеристике развијене есенцијалне хипертензије јер вредност њиховог минутног срчаног волумена пада а отпор у периферним крвним судовима расте старењем.[32] Да ли је овај модел типичан за све особе код којих се на крају развије хипертензија је питање које се оспорава.[33] Повећани отпор у периферним крвним судовима код развијене хипертензије се углавном приписује структуралном сужавању малих артерија и артериола.[34] Смањење броја или густине капилара такође доприноси отпору у периферним крвним судовима.[35] Хипертензија се такође повезује са смањеном флексибилношћу периферних вена,[36] која може утицати на повећање количине крви која се враћа у срце, повећање претходног оптерећења и на крају узроковати дијастолну дисфункцију. Да ли повећано активно сужавање крвних судова игра улогу у развијеној есенцијалној хипертензији је и даље нејасно.[37]
Пулсни притисак (разлика између вредности систолног и дијастолног крвног притиска) је често повишен код старијих особа са хипертензијом. Ту се такође може јавити систолни притисак чија је вредност абнормално висока, док вредност дијастолног притиска може бити нормална или ниска. Ово стање се назива изолована систолна хипертензија.[38] Висока вредност крвног притиска код старијих особа са хипертензијом или изолованом систолном хипертензијом се објашњава повећаном ригидношћу артерија, која обично прати старење и која може бити погоршана високим крвним притиском.[39]
Велики број механизама је предложен за одговорност за повећање отпорности која се уочава у артеријском систему код хипертензије. Већина доказа укључује један или оба ова узрока:
- Поремећаји у преради соли и воде у бубрезима, нарочито абнормалности код интрареналног ренин-ангиотензинског система[40]
- Абнормалности код симпатичког нервног система[41]
Ови механизми се међусобно не искључују и вероватно је да оба у одређеној мери доприносе код већине случајева есенцијалне хипертензије. Такође је предложено да ендотелна дисфункција (дисфункција ендотела у крвним судовима) и запаљење крвних судова такође могу да допринесу повећању отпора у периферним крвним судовима и оштећењу крвних судова код хипертензије..[42][43]
Дијагноза
[уреди | уреди извор]| Систем | Тестови |
|---|---|
| Ренални | Клиничка анализа урина, протеинурија, BUN и/или креатинин |
| Ендокрини | Серумски натријум, калијум, калцијум, TSH |
| Метаболички | Глукозни тест, ХДЛ, ЛДЛ, и укупни холестерол, триглицериди |
| Остало | Хематокрит, електрокардиограм, и радиографија плућа |
| Извори: Харисонови принципи интерне медицине,[44][45][46][47][48] | |
Хипертензија се дијагностикује када пацијент има константно висок крвни притисак. Традиционално,[49] потребно је урадити три одвојена мерења сфигмоманометром у размацима од месец дана.[50] Првобитна процена болесника са артеријском хипертензијом укључује комплетну историју болести и физички преглед. Уз 24 часовну доступност амбулантних монитора за мерење крвног притиска и кућних мерача притиска крви, значај избегавања постављања погрешне дијагнозе код болесника са хипертензијом белог мантила, је довело до промене протокола. У Великој Британији, тренутна најбоља пракса је да се прати један случај повишеног клиничког мерења амбулантним мерењем. На не тако савршен начин, праћење може да се обави кућним праћењем високог крвног притиска у току седам дана.[51]
Када се дијагноза хипертензије утврди, лекари покушавају да идентификују основни узрок, на основу фактора ризика и других симптома, уколико постоје. Секундарна хипертензија је чешћа код деце која су преадолесценти, и узрок у већини случајева су бубрежне болести. Примарна или есенцијална хипертензија је чешћа код адолесцената и има више фактора ризика, укључујући гојазност и породичну историју хипертензије.[52] Лабораторијски тестови могу да се ураде да се идентификују могући узроци секундарне хипертензије, и да се утврди да ли је хипертензија проузроковала оштећења на срцу, очима и бубрезима. Додатни тестови за дијабетес и високи ниво холестерола, се раде, јер они представљају факторе ризика за развој срчаних обољења, и могу захтевати лечење.[3]
Креатинин у серуму се мери да се процени присуство болести бубрега, који може бити узрок или последица хипертензије. Самим присуством креатинина у серуму, се може проценити ниво гломерулске филтрације. Новија упутства заговарају употребу предвидљивих једначина, као што је формула модификације исхране у бубрежним болестима (МДРД) , за процену нивоа гломерулске филтрације (еГФР).[53] еГФР такође може да обезбеди базично мерење бубрежне функције, која се може користити за надзор нежељених ефеката одређених антихипертензивних лекова за функцију бубрега. Испитивање узорака урина на протеин се такође користи као секундарни показатељ болести бубрега. Електрокардиограм (ЕКГ / ЕКГ) тестирање се ради да би се проверило да ли је срце под притиском због високог крвног притиска. Он такође може да покаже задебљање срчаног мишића (хипертрофију леве коморе) или да ли је срце имало претходно мање поремећаје као што је тихи срчани удар. Рендген плућа или ехокардиограм може да се изврши да би се потражили знаци срчаног проширења или срчаног оштећења.[8]
Одрасли
[уреди | уреди извор]| Класификација (ЈНЦ7)[53] | Систолни притисак | Дијастолни притисак | ||
|---|---|---|---|---|
| mmHg | kPa | mmHg | kPa | |
| Нормалан | 90–119 | 12–15.9 | 60–79 | 8.0–10.5 |
| Висок нормалан[54] или прехипертензија | 120–139 | 16.0–18.5 | 80–89 | 10.7–11.9 |
| Степен 1 хипертензије | 140–159 | 18.7–21.2 | 90–99 | 12.0–13.2 |
| Степен 2 хипертензије | ≥160 | ≥21.3 | ≥100 | ≥13.3 |
| Изолована систолна хипертензија |
≥140 | ≥18.7 | <90 | <12.0 |
Код особа узраста од 18 година или старијих, хипертензија је дефинисана као, систолно и /или дијастолно мерење крвног притиска, константно више од прихваћене нормалне вредности (тренутно 139 mmHg систолни, 89 mmHg дијастолни: погледајте табелу - Класификација (ЈНЦ7)). Ако су мерења изведена из 24-часовног праћења код куће или амбулантно, користи се нижи праг (135 mmHg систолни или 85 mmHg дијастолни).[55] Недавне међународне смернице хипертензије су такође створиле категорије испод хипертензивног распона да укажу на континуум ризика високог крвног притиска у нормалном опсегу. ЈНЦ7 (2003)[53] користи термин прехипертензија за крвни притисак у распону од 120-139 mmHg систолног и / или 80-89 mmHg дијастолног, док ЕСХ-ЕСЦ Смернице (2007)[56] и Енглисх IV (2004)[57] користе оптималну, нормалну, и високо нормалну категорију да поделе притисак испод 140 mmHg систолни и 90 mmHg дијастолни. Хипертензија се такође субкласификује на следећи начин: ЈНЦ7 разликује хипертензија фаза I, хипертензија фаза II и изолована систолна хипертензија. Изолована систолна хипертензија се односи на повишени систолни притисак са нормалним дијастолним притиском, и уобичајена је код старијих особа.[53] ЕСХ-ЕСЦ Смернице (2007)[56] и БХСIV (2004 ),[56] дефинише трећу фазу (фаза III), хипертензија за особе са систолним крвним притиском преко 179 mmHg или дијастолним притиском преко 109 mmHg. Хипертензија је класификована као "отпорна" ако лекови не смањују крвни притисак на нормални ниво.[56]
Новорођенчад и бебе
[уреди | уреди извор]Хипертензија у новорођенчади је ретка и јавља се у око 0,2 до 3% новорођенчади. Крвни притисак се не мери рутински код здравог новорођенчета[13] Хипертензија је уобичајенија код високоризичних новорођенчади. Различите факторе, као што су гестацијска старост, постконцепцијска старост, и тежина треба узети у обзир приликом одлучивања да ли је крвни притисак нормалан у новорођенчета.[13]
Деца и адолесценти
[уреди | уреди извор]Хипертензија се јавља прилично често код деце и адолесцената (2-9% у зависности од старости, пола и националности[58], а повезан је са дугорочним ризицима лошег здравља.[59]
Сада се препоручује да се деци старијој од три године провери крвни притисак када год имају рутински медицински преглед или негу. Треба потврдити високи крвни притисак код поновљених посета, пре него што се дете окарактерише да има хипертензију.[59] Крвни притисак расте са узрастом у детињству, и код деце, хипертензија је дефинисана као просек систолног и дијастолног крвног притиска у три или више посета, једнаког или већег од 95. перцентила за пол, старост, и висину детета. Прехипертензија код деце је дефинисана као просек систолног и дијастолног крвног притиска, који је већи од или једнак 90. перцентила, али мањи од 95. перцентила.[59] У адолесцената, предложено је да се хипертензија и прехипертензија дијагностикују и класификују помоћу критеријума за одрасле.[59]
Превенција
[уреди | уреди извор]Број људи који имају хипертензију, а нису свесни тога, је значајан.[57] Потребно је да се мерама, које се односе на целу популацију, смање последице високог крвног притиска и умањи потреба за антихипертензивном терапијом лековима. Препоручују се промене у начину живота да би се снизио крвни притисак пре започињања терапије. Смернице британског друштва хипертензије из 2004.[57] предлажу следеће промене у начину живота које су сличне са смерницама националног едукативног програма за висок крви притисак Сједињених Држава из 2002[60] ради примарне превенције хипертензије:
- Одржавати нормалну телесну тежину (нпр., индекс телесне масе 20-25 kg / м 2).
- Смањити унос соли у исхрани <100 mmол / дан (<6 г натријум хлорида или <2,4 г натријума дневно).
- Укључивање у редовне аеробне физичке активности као што је брзо ходање (≥ 30 мин. дневно, више дана у недељи).
- Ограничење потрошње алкохола на не више од 3 јединица / дан код мушкараца и не више од 2 јединице / дан код жена.
- Конзумирање хране која је богата воћем и поврћем (на пример, најмање пет порција дневно).
Ефективна промена начина живота може да смањи крвни притисак у истој мери као и појединачна терапија антихипертензивним лековима. Комбинација две или више модификација начина живота може да да још боље резултате.[57]
Контрола
[уреди | уреди извор]Промене у начину живота
[уреди | уреди извор]Први тип лечења хипертензије је идентичан препорученим превентивним променама у начину живота[61] и обухвата промене у исхрани,[62] вежбање, и губитак тежине. Показало се да су ове промене битно смањиле крвни притисак код особа са хипертензијом.[63] Ако је хипертензија довољно висока да би оправдала тренутну употребу лекова, промене у начину живота се и даље препоручују. Осмишљени су разни програми који се рекламирају да смањују психолошки стрес као што су примена енергије, релаксације или медитације и да се уз помоћ њих смањује хипертензија.[64] Ипак, научна истраживања у начелу не подржавају њихову ефикасност, јер су студије углавном лошег квалитета.[64][65][66]
Корисне су промене у исхрани као што је исхрана са ниском вредношћу калијума. Дугорочно (више од 4 недеље) ова дијета код белаца је ефикасна у смањењу крвног притиска, како код особа са хипертензијом тако и код људи са нормалним крвним притиском.[67] Такође, ДАСХ исхрана, исхрана богата коштуњавим воћем, интегралним житарицама, рибом, живинским месом, воћем и поврћем, која је промовисана од стране Националног института за срце, плућа и крв, снижава крвни притисак. Главна карактеристика овог плана ограничава унос натријума, иако је исхрана богата калијумом, магнезијума, калцијума и протеинима.[68]
Лекови
[уреди | уреди извор]Тренутно је доступно неколико врста лекова за лечење хипертензије, који се заједнички називају антихипертензивним лековима. Приликом прописивања лекова, треба да се узму у обзир кардиоваскуларни ризик особе[69] (укључујући и ризик од инфаркта миокарда и можданог удара) и очитавања крвног притиска.[54][70]
Ако се почне са узимањем лека Седми удружени национални комитет за високи крвни притисак Националног института за срце, плућа и крв (УНЦ-7)[53] препоручује да лекар опште праксе прати реакцију на лечење и да установи да ли постоје било каква нежељена дејства која проистичу од лека. Смањењем крвног притиска за 5 mmHg може да се смањи ризик од можданог удара за 34%, а ризик од исхемијске болести срца за 21%. Смањивањем крвног притиска смањује се вероватноћа обољевања од деменције, срчане инсуфицијенције и смртности од кардиоваскуларне болести.[71] Циљ лечења треба да буде смањење крвног притиска на мање од 140/90 mmHg за већину појединаца, а чак и ниже за оне са дијабетесом или болестима бубрега. Неки здравствени стручњаци препоручују одржавање нивоа испод 120/80 mmHg.[69][72] Уколико циљни крвни притисак није достигнут, потребно је додатно лечење.[72][72][73][74]
Током времена су се промениле смернице за избор лекова и начина за најбоље одређивање лечења за различите подгрупе и разликују се од земље до земље. Мишљења стручњака се разликују по питању најбољих лекова.[75] Кокран колаборација, Светска здравствена организација и смернице САД за почетно лечење, подржавају и дају предност ниској дози диуретика, који се заснива на тиазиду.[63][75][76][77] Смернице Велике Британије наглашавају блокаторе калцијумских канала (БКК) за особе старије од 55 година или чије је породично порекло афричко или карипско. Ове смернице препоручују и дају предност инхибиторима ангиотензин-конвертујућег ензима (АКЕИ) за почетно лечење млађих особа.[78] Почетак лечења помоћу било које од шест врста лекова укључујући: БКК, АКЕИ/ БАР, тиазидне диуретике, бета-блокаторе, и алфа-блокаторе сматра се разумним у Јапану. У Канади се сви ови лекови осим алфа-блокатора препоручују као могуће прве опције.[54][75]
Комбинације лекова
[уреди | уреди извор]Већини особа је потребно више од једног лека да контролишу хипертензију. Смернице УНЦ-7[63] и ЕУХ-ЕУК-а[63] заговарају почетак лечења помоћу два лека, када је крвни притисак виши од 20 mmHg изнад систолних или виши од 10 mmHg изнад дијастолних циљних вредности. Комбинације којима се даје предност су, инхибитори ренин-ангиотензин система и блокатори калцијумских канала, или инхибитори ренин-ангиотензин система и диуретици.[79] Прихватљиве комбинације укључују следеће:
- Блокаторе калцијумских канала и диуретике
- Бета-блокаторе и диуретике
- Дихидропиридине блокаторе калцијумских канала и бета-блокаторе
- Дихидропиридине блокаторе калцијумских канала са или верапамилом или дилтиаземом
Неприхватљиве комбинације су следеће:
- Недихидропиридин калцијумски блокатори (као што је верапамил или дилтиазем) и бета-блокатори
- Двострука блокада ренин-ангиотензин система (нпр. инхибитор ангиотензин конвертујућег ензима + блокатор ангиотензинских рецептора)
- Блокатори ренин-ангиотензин система и бета-блокатори
- Бета-блокатори и антиадренергички лекови.[61]
Кад год је могуће избегавајте комбинације АКЕ инхибитора или антагониста ангиотензин II-рецептора, диуретика и НСАИЛ-а (укључујући селективне COX-2 инхибиторе и лекове без рецепта попут ибупрофена) због високог ризика од акутне бубрежне инсуфицијенције. Комбинација је у говорном језику аустралијске здравствене литературе позната као "троструки урок“. Доступне су таблете које садрже фиксне комбинације две класе лекова. Иако су ове таблете погодне, најбоље би било ограничити употребу за особе чија се терапија заснива на појединачним компонентама.[80]
Старије особе
[уреди | уреди извор]Лечење умерене до тешке хипертензије смањује стопу смртности и нежељене кардиоваскуларне ефекте код особа старости од 60 година и старијих.[81] Код особа старијих од 80 година лечење не смањује значајно укупну стопу смртности, али смањује ризик од срчаних болести.[81] Препоручени циљни крвни притисак је мањи од 140/90 mm Hg, са тиазидним диуретицима као лековима којима се даје предност у Америци.[82] У измењеним британским смерницама даје се предност блокаторима калцијумских канала са циљним клиничким очитавањима мањим од 150/90 mmHg, или мањим од 145/85 mmHg за амбулантно или кућно праћење крвног притиска.[78]
Резистентна хипертензија
[уреди | уреди извор]Резистентна хипертензија је хипертензија која остаје изнад циљног крвног притиска, упркос истовременој употреби три антихипертензивна агенса који припадају различитим врстама антихипертензивних лекова.[83] Смернице за лечење резистентне хипертензије су објављене у Великој Британији[84] и САД.[85]
Епидемиологија
[уреди | уреди извор]
- без података
- <110
- 110-220
- 220-330
- 330-440
- 440-550
- 550-660
- 660-770
- 770-880
- 880-990
- 990-1100
- 1100-1600
- >1600
Од 2000. год. хипертензију је имала скоро једна милијарда или око 26% одраслог становништва света.[87] То је било заједничко за развијене (333 милиона) као и за неразвијене (639 милиона) земље.[87] Стопе међутим значајно варирају у различитим регионима, са ниском вредношћу од 3,4% (за мушкарце) и 6,8% (за жене) у руралној Индији, док су у Пољској високе вредности и износе 68,9% (за мушкарце) и 72,5% (за жене).[88]
Године 1995, год. је процењено да је 43 милиона становника САД имало хипертензију или је узимало антихипертензивне лекове. Ова бројка представља готово 24% одраслог становништва САД.[89] Стопе хипертензије у САД биле су у порасту и достигнуто је 29% 2004. год.[90][91] Од 2006. год. хипертензија погађа 76 милиона одраслих Американаца (34% становништва), а код одраслих афричких Американаца је једна од највиших стопа хипертензије на свету од 44%.[92] Јавља се чешће код америчких Индијанаца, а ређе код белаца и Американаца мексичког порекла. Стопе расту са годинама старости и више су у југоисточном САД. Хипертензија се јавља чешће код мушкараца него код жена (мада менопауза тежи да смањи ову разлику) и код особа са ниским социјално-економским статусом.[3]
Код деце
[уреди | уреди извор]Стопа високог крвног притиска код деце је у порасту.[93] Већина хипертензија које се јављају током детињства, нарочито код преадолесцената, секундарна је, у односу на основни поремећај. Осим гојазности, болест бубрега је најчешћи (60-70%) узрок хипертензије код деце. Адолесценти обично имају примарну или основну хипертензију, што чини 85-95% случајева.[94]
Историја
[уреди | уреди извор]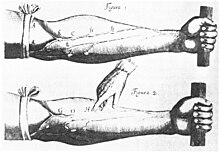
Савремено разумевање кардиоваскуларног система започело је са радом лекара Вилијама Харвија (1578–1657). Харви је описао циркулацију крви у својој књизи De motu cordis (,, О кретању срца и крви“). Енглески свештеник Стивен Хејлс извршио је прво објављено мерење крвног притиска 1773. године.[95][96] Опис хипертензије као болести дали су, између осталих, Томас Јанг 1808. и Ричард Брајт 1836. године.[95] Први извештај о повишеном крвном притиску код неке особе, код које није доказана болест бубрега, дао је Фредерик Акбар Махомед (1849–1884).[97] Међутим, хипертензија је постала клинички ентитет 1896. године, кад је Шипионе Рива-Рочи изумео сфигмоманометар на бази манжетне.[98] Овај изум је омогућио клиничко мерење крвног притиска. Године 1905. Николај Коротков је побољшао ову технику описивањем Коротковљевих тонова, који су се чули при слушању артерије стетоскопом током испумпавања манжетне сфигмоманометра.[96]
Историјски, третман за стање које се називало „болешћу јаког пулса“ састојао се у смањивању количине крви испуштањем крви или применом пијавица.[95] Кинески Жути цар, Ауло Корнелије Целзо, Гален и Хипократ су заступали метод пуштања крви.[95] У 19. и 20. веку, пре него што је ефикасна фармаколошка терапија за хипертензију постала могућа, коришћена су три модалитета лечења, сваки са бројним нежељеним дејствима. То је укључивало строго смањивање количине натријума (на пример, пиринчана дијета[95]), симпатектомију (хируршко одстрањивање делова симпатичког нервног система), као и пирогенску терапију (убризгавање супстанци које изазивају грозницу, смањујући тако индиректно крвни притисак).[95][99] Први хемијски препарат за хипертензију, натријум тиоцијанат, примењен је 1900. године, али је због многобројних нежељених дејстава био непопуларан.[95] Неколико других једињења развијено је после Другог светског рата. Најпопуларнији и прихватљиво ефикасни били су тетраметиламонијум хлорид и његов дериват хексаметонијум, хидралазин и ресерпин (добијен из медицинске биљке Rauwolfia serpentina). Значајан помак постигнут је открићем првих оралних супстанци које се добро толеришу. Прва је хлоротиазид, први диуретик на бази тиазида, који је развијен из антибиотика сулфаниламида и постао доступан од 1958. године.[95][100] Он је повећавао излучивање соли, истовремено спречавајући задржавање течности. У једном контролном тестирању на бази случајног избора, под покровитељством Управе за ветеране, вршено је поређење дејстава хидрохлоротиазид, резерпина и хидралазина, у односу на плацебо. Испитивање је врло брзо прекинуто због тога што се код оних учесника из групе са високим крвним притиском, који нису добијали своју терапију, појавило много више компликација него код пацијената под терапијом, па је сматрано неетичким даље ускраћивати давање терапије. Испитивање је настављено са групом људи који су имали нешто мање повишене вредности крвног притиска, и показало је да лечење, чак и код особа са благом хипертензијом, смањује ризик од кардиоваскуларне смрти за више од пола.[101] 1975. године, тиму који је изумео хлоротиазид додељена је Ласкерова награда за клиничка истраживања у медицини.[99] Резултати ових студија покренули су кампање јавног здравља, са циљем подизања нивоа опште свести о хипертензији и промовисале су мерење и лечење високог крвног притиска. Чини се да су ове мере допринеле, барем у извесној мери, уоченом паду процента можданих удара и исхемијских болести на 50% у периоду између 1972. и 1994. године.[99]
Друштво и култура
[уреди | уреди извор]Свесност
[уреди | уреди извор]
Светска здравствена организација уочила је да је хипертензија, то јест висок крвни притисак, водећи узрок кардиоваскуларне морталитета. Светска лига за борбу против хипертензије (WHL), тзв „кишобран“ организација, која окупља 85 националних друштава и лига за хипертензију, уочила је да више од 50% особа са хипертензијом широм света није свесно свог стања.[102] Како би скренула пажњу на овај проблем, ова организација је покренула кампању глобалне свесности о хипертензији 2005. године и одредила да 17. мај сваке године буде Светски дан хипертензије (WHD). Током последње три године све је више националних удружења која се ангажују и постају иновативна у својим активностима на Светски дан хипертензије, како би послала поруку јавности. У 2007. години забележено је рекордно учешће 47 земаља, чланица Светске лиге за хипертензију. Током недеље Светског дана хипертензије све ове земље су успоставиле сарадњу са локалним властима, стручним удружењима, невладиним организацијама и приватним сектором, како би промовисале свесност о хипертензији путем неколико медија и јавних скупова. Употребом мас медија, као што су Интернет и телевизија, порука је стигла до више од 250 милиона људи. Како је ова идеја све снажнија годину за годином, Светска лига за хипертензију је уверена да ће скоро сви они који су погођени повишеним крвним притиском, од процењених 1,5 милијарду људи, бити информисани.[103]
Економија
[уреди | уреди извор]Висок крвни притисак је најуобичајенији хронични медицински проблем који наводи на обраћање пружаоцима услуга примарне здравствене заштите у Сједињеним Државама. Америчко удружење за срце проценило је да су у 2010. години директни и индиректни трошкови високог крвног притиска износили 76,6 милијарди долара.[92] У Сједињеним Државама 80% људи са хипертензијом је свесно свог стања, а 71% узима неки антихипертензивни лек. Међутим, само 48% људи, од оних који су свесни да имају хипертензију, контролише своје стање на одговарајући начин.[92] Неодговарајућа дијагноза, лечење или контрола високог крвног притиска, могу довести у питање држање хипертензије под контролом.[104] Пружаоци здравствених услуга суочавају се са мноштвом препрека при успостављању контроле над крвним притиском, укључујући и противљење узимању сложене терапије лековима ради постизања циљних вредности крвног притиска. Људи се такође суочавају са изазовима када је реч о доследности у придржавању распореда узимања лекова, као и променама у начину живота. Без обзира на то, достизање циљног крвног притиска је могуће. Снижавање крвног притиска значајно смањује трошкове, што је повезано са унапређеном медицинском бригом.[105][106]
Види још
[уреди | уреди извор]- Резистентна артеријска хипертензија
- Хипертензивна криза
- Циркулација крви (хемодинамика)
- Изолована систолна артеријска хипертензија
- Крвни притисак
- Лабилна хипертензија
Референце
[уреди | уреди извор]- ^ Вода магазин Архивирано на сајту Wayback Machine (14. мај 2008), Приступљено 29. 4. 2013.
- ^ Глас јавности[мртва веза], Приступљено 29. 4. 2013.
- ^ а б в г Carretero OA, Oparil S (јануар 2000). „Essential hypertension. Part I: definition and etiology”. Circulation. 101 (3): 329—35. PMID 10645931. doi:10.1161/01.CIR.101.3.329.
- ^ Farmakologija, Rang & Dale. ISBN 978-86-7478-008-4.
- ^ Review of Medical Physiology, Ganong. ISBN 978-0-07-124827-3.
- ^ а б в Fisher ND, Williams GH (2005). „Hypertensive vascular disease”. Ур.: Kasper DL, Braunwald E, Fauci AS. Harrison's Principles of Internal Medicine (16th изд.). New York, NY: McGraw-Hill. стр. 1463-81. ISBN 978-0-07-139140-5.
- ^ а б Wong T, Mitchell P (фебруар 2007). „The eye in hypertension”. Lancet. 369 (9559): 425—35. PMID 17276782. doi:10.1016/S0140-6736(07)60198-6.
- ^ а б в г д ђ е ж з и ј к л љ м н њ о O'Brien, Eoin; Beevers, D. G.; Lip, Gregory Y. H. (2007). ABC of hypertension. London: BMJ Books. ISBN 978-1-4051-3061-5.
- ^ Papadopoulos DP, Mourouzis I, Thomopoulos C, Makris T, Papademetriou V (децембар 2010). „Hypertension crisis”. Blood Press. 19 (6): 328—36. PMID 20504242. doi:10.3109/08037051.2010.488052.
- ^ а б в г д Marik PE, Varon J (јун 2007). „Hypertensive crises: challenges and management”. Chest. 131 (6): 1949—62. PMID 17565029. doi:10.1378/chest.06-2490. Архивирано из оригинала 04. 12. 2012. г. Приступљено 09. 02. 2014.
- ^ Gibson, Paul (30. 7. 2009). „Hypertension and Pregnancy”. eMedicine Obstetrics and Gynecology. Medscape. Приступљено 16. 6. 2009.
- ^ а б Rodriguez-Cruz, Edwin (6. 4. 2010). „Hypertension”. eMedicine Pediatrics: Cardiac Disease and Critical Care Medicine. Ettinger, Leigh M. Medscape. Приступљено 16. 6. 2009.
- ^ а б в Dionne JM, Abitbol CL, Flynn JT (јануар 2012). „Hypertension in infancy: diagnosis, management and outcome”. Pediatr. Nephrol. 27 (1): 17—32. PMID 21258818. S2CID 10698052. doi:10.1007/s00467-010-1755-z.
- ^ „Global health risks: mortality and burden of disease attributable to selected major risks.” (PDF). World Health Organization. 2009. Приступљено 10. 2. 2012.
- ^ Lewington S, Clarke R, Qizilbash N, Peto R, Collins R (2002). „Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies”. Lancet. 360 (9349): 1903—13. PMID 12493255. doi:10.1016/S0140-6736(02)11911-8.
- ^ Singer DR, Kite A (2008). „Management of hypertension in peripheral arterial disease: does the choice of drugs matter?”. European Journal of Vascular and Endovascular Surgery. 35 (6): 701—8. PMID 18375152. doi:10.1016/j.ejvs.2008.01.007.
- ^ Zeng C, Villar VA, Yu P, Zhou L, Jose PA (2009). „Reactive oxygen species and dopamine receptor function in essential hypertension”. Clinical and Experimental Hypertension. 31 (2): 156—78. PMID 19330604. doi:10.1080/10641960802621283.
- ^ Vasan, RS (27. 2. 2002). Beiser, A, Seshadri, S, Larson, MG, Kannel, WB, D'Agostino, RB, Levy, D.. „Residual lifetime risk for developing hypertension in middle-aged women and men: The Framingham Heart Study.”. JAMA: The Journal of the American Medical Association. 287 (8): 1003—10. PMID 11866648. S2CID 12206390. doi:10.1001/jama.287.8.1003.
- ^ International Consortium for Blood Pressure Genome-Wide Association Studies; et al. (2011). „Genetic variants in novel pathways influence blood pressure and cardiovascular disease risk”. Nature. 478 (7367): 103—109. Bibcode:2011Natur.478..103T. PMC 3340926
 . PMID 21909115. doi:10.1038/nature10405.
. PMID 21909115. doi:10.1038/nature10405.
- ^ Lifton, RP (23. 2. 2001). Gharavi, AG, Geller, DS. „Molecular mechanisms of human hypertension.”. Cell. 104 (4): 545—56. PMID 11239411. S2CID 9401969. doi:10.1016/s0092-8674(01)00241-0.
- ^ He, FJ (јун 2009). MacGregor, GA. „A comprehensive review on salt and health and current experience of worldwide salt reduction programmes.”. Journal of Human Hypertension. 23 (6): 363—84. PMID 19110538. S2CID 4325819. doi:10.1038/jhh.2008.144.
- ^ а б Dickinson, H. O.; Mason, J. M.; Nicolson, D. J.; Campbell, F.; Beyer, F. R.; Cook, J. V.; Williams, B.; Ford, G. A. (2006). „Lifestyle interventions to reduce raised blood pressure: A systematic review of randomized controlled trials”. J Hypertens. 24 (2): 215—33. PMID 16508562. S2CID 9125890. doi:10.1097/01.hjh.0000199800.72563.26..
- ^ Haslam DW, James WP (2005). „Obesity”. Lancet. 366 (9492): 1197—209. PMID 16198769. S2CID 208791491. doi:10.1016/S0140-6736(05)67483-1.
- ^ Whelton, P. K.; He, J.; Appel, L. J.; Cutler, J. A.; Havas, S.; Kotchen, TA (2002). „Primary prevention of hypertension: Clinical and public health advisory from The National High Blood Pressure Education Program”. JAMA. 288 (15): 1882—8. PMID 12377087. S2CID 11071351. doi:10.1001/jama.288.15.1882.
- ^ Mesas, A. E.; Leon-Muñoz, L. M.; Rodriguez-Artalejo, F.; Lopez-Garcia, E. (2011). „The effect of coffee on blood pressure and cardiovascular disease in hypertensive individuals: A systematic review and meta-analysis”. Am J Clin Nutr. 94 (4): 1113—26. PMID 21880846. doi:10.3945/ajcn.111.016667..
- ^ Vaidya A, Forman JP (2010). „Vitamin D and hypertension: current evidence and future directions”. Hypertension. 56 (5): 774—9. PMID 20937970. S2CID 25153714. doi:10.1161/HYPERTENSIONAHA.109.140160.
- ^ Sorof J, Daniels S (2002). „Obesity hypertension in children: a problem of epidemic proportions”. Hypertension. 40 (4): 441—447. PMID 12364344. doi:10.1161/01.HYP.0000032940.33466.12. Архивирано из оригинала 05. 12. 2012. г. Приступљено 3. 6. 2009.
- ^ а б Lawlor, DA (мај 2005). Smith, GD. „Early life determinants of adult blood pressure.”. Current Opinion in Nephrology and Hypertension. 14 (3): 259—64. PMID 15821420. S2CID 10646150. doi:10.1097/01.mnh.0000165893.13620.2b.
- ^ Dluhy RG, Williams GH. Endocrine hypertension. In: Wilson JD, Foster DW, Kronenberg HM, eds. Williams Textbook of Endocrinology. 9th ed. Philadelphia, Pa: WB Saunders; (1998), стр. 729-49.
- ^ Grossman E, Messerli FH (2012). „Drug-induced Hypertension: An Unappreciated Cause of Secondary Hypertension”. Am. J. Med. 125 (1): 14—22. PMID 22195528. doi:10.1016/j.amjmed.2011.05.024.
- ^ Conway, J. (1984). „Hemodynamic aspects of essential hypertension in humans”. Physiol. Rev. 64 (2): 617—60. PMID 6369352.
- ^ а б Palatini P, Julius S (2009). „The role of cardiac autonomic function in hypertension and cardiovascular disease”. Curr. Hypertens. Rep. 11 (3): 199—205. PMID 19442329.
- ^ Andersson OK, Lingman M, Himmelmann A, Sivertsson R, Widgren BR (2004). „Prediction of future hypertension by casual blood pressure or invasive hemodynamics? A 30-year follow-up study”. Blood Press. 13 (6): 350—4. PMID 15771219.
- ^ Folkow, B. (1982). „Physiological aspects of primary hypertension”. Physiol. Rev. 62 (2): 347—504. PMID 6461865.
- ^ Struijker Boudier HA, le Noble JL, Messing MW, Huijberts MS, le Noble FA, van Essen H (1992). „The microcirculation and hypertension”. J Hypertens Suppl. 10 (7): S147—56. PMID 1291649.
- ^ Safar ME, London GM (1987). „Arterial and venous compliance in sustained essential hypertension”. Hypertension. 10 (2): 133—9. PMID 3301662.
- ^ Schiffrin, E. L. (1992). „Reactivity of small blood vessels in hypertension: relation with structural changes. State of the art lecture”. Hypertension. 19 (2 Suppl): II1—9. PMID 1735561.
- ^ Chobanian, A. V. (2007). „Clinical practice Isolated systolic hypertension in the elderly”. New England Journal of Medicine. 357 (8): 789—96. PMID 17715411. doi:10.1056/NEJMcp071137.
- ^ Zieman SJ, Melenovsky V, Kass DA (2005). „Mechanisms, pathophysiology, and therapy of arterial stiffness”. Arterioscler. Thromb. Vasc. Biol. 25 (5): 932—43. PMID 15731494. doi:10.1161/01.ATV.0000160548.78317.29.
- ^ Navar, L. G. (2010). „Counterpoint: Activation of the intrarenal renin-angiotensin system is the dominant contributor to systemic hypertension”. J. Appl. Physiol. 109 (6): 1998—2000; discussion 2015. PMC 3006411
 . PMID 21148349. doi:10.1152/japplphysiol.00182.2010a.
. PMID 21148349. doi:10.1152/japplphysiol.00182.2010a.
- ^ Esler M, Lambert E, Schlaich M (2010). „Point: Activation of the intrarenal renin-angiotensin system is the dominant contributor to systemic hypertension”. J. Appl. Physiol. 109 (6): 1998—8; discussion 2016. PMC 3006411
 . PMID 21148349. doi:10.1152/japplphysiol.00182.2010a.
. PMID 21148349. doi:10.1152/japplphysiol.00182.2010a.
- ^ Versari D, Daghini E, Virdis A, Ghiadoni L, Taddei S (2009). „Endothelium-dependent contractions and endothelial dysfunction in human hypertension”. Br. J. Pharmacol. 157 (4): 527—36. PMC 2707964
 . PMID 19630832. doi:10.1111/j.1476-5381.2009.00240.x.
. PMID 19630832. doi:10.1111/j.1476-5381.2009.00240.x.
- ^ Marchesi C, Paradis P, Schiffrin EL (2008). „Role of the renin-angiotensin system in vascular inflammation”. Trends Pharmacol. Sci. 29 (7): 367—74. PMID 18579222. doi:10.1016/j.tips.2008.05.003.
- ^ Loscalzo et al. 2008, стр. 279–86
- ^ Padwal, R. J.; Hemmelgarn, BR; Khan, NA; et al. (јун 2008). „The 2008 Canadian Hypertension Education Program recommendations for the management of hypertension: Part 1 – blood pressure measurement, diagnosis and assessment of risk”. Canadian Journal of Cardiology. 24 (6): 455—63. PMC 2643189
 . PMID 18548142. doi:10.1016/S0828-282X(08)70619-6.
. PMID 18548142. doi:10.1016/S0828-282X(08)70619-6. |first10=захтева|last10=у Authors list (помоћ);|first11=захтева|last11=у Authors list (помоћ) - ^ Padwal, R. S.; Hemmelgarn, BR; McAlister, FA; et al. (мај 2007). „The 2007 Canadian Hypertension Education Program recommendations for the management of hypertension: Part 1 – blood pressure measurement, diagnosis and assessment of risk”. Canadian Journal of Cardiology. 23 (7): 529—38. PMC 2650756
 . PMID 17534459. doi:10.1016/S0828-282X(07)70797-3.
. PMID 17534459. doi:10.1016/S0828-282X(07)70797-3. |first10=захтева|last10=у Authors list (помоћ);|first11=захтева|last11=у Authors list (помоћ) - ^ Hemmelgarn, B. R.; McAlister, FA; Grover, S; et al. (мај 2006). „The 2006 Canadian Hypertension Education Program recommendations for the management of hypertension: Part I – Blood pressure measurement, diagnosis and assessment of risk”. Canadian Journal of Cardiology. 22 (7): 573—81. PMC 2560864
 . PMID 16755312. doi:10.1016/S0828-282X(06)70279-3.
. PMID 16755312. doi:10.1016/S0828-282X(06)70279-3. |first10=захтева|last10=у Authors list (помоћ);|first11=захтева|last11=у Authors list (помоћ) - ^ Hemmelgarn, B. R.; McAllister, FA; Myers, MG; et al. (јун 2005). „The 2005 Canadian Hypertension Education Program recommendations for the management of hypertension: part 1- blood pressure measurement, diagnosis and assessment of risk”. Canadian Journal of Cardiology. 21 (8): 645—56. PMID 16003448.
|first10=захтева|last10=у Authors list (помоћ);|first11=захтева|last11=у Authors list (помоћ) - ^ National Clinical Guideline Centre (август 2011). „7 Diagnosis of Hypertension, 7.5 Link from evidence to recommendations”. Hypertension (NICE CG 127) (PDF). National Institute for Health and Clinical Excellence. стр. 102. Архивирано из оригинала (PDF) 23. 7. 2013. г. Приступљено 22. 12. 2011.
- ^ North of England Hypertension Guideline Development Group (2004). „Frequency of measurements”. Essential hypertension (NICE CG18). National Institute for Health and Clinical Excellence. стр. 53. Архивирано из оригинала 14. 07. 2012. г. Приступљено 22. 12. 2011.
- ^ Franklin, SS (фебруар 2012). Wilkinson, IB; McEniery, CM. „Unusual hypertensive phenotypes: what is their significance?”. Hypertension. 59 (2): 173—8. PMID 22184330. doi:10.1161/HYPERTENSIONAHA.111.182956.
- ^ Luma GB, Spiotta RT (мај 2006). „Hypertension in children and adolescents”. Am Fam Physician. 73 (9): 1558—68. PMID 16719248.
- ^ а б в г д Chobanian, AV; Bakris, GL; Black, HR; Cushman, WC; Green, LA; Izzo, JL Jr.; Jones, DW; Materson, BJ; Oparil, S; Wright Jr. JT; Roccella EJ (децембар 2003). „Seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure”. Hypertension. Joint National Committee On Prevention. 42 (6): 1206—52. PMID 14656957. S2CID 10183942. doi:10.1161/01.HYP.0000107251.49515.c2. Архивирано из оригинала 20. 5. 2012. г. Приступљено 9. 2. 2014.
- ^ а б в Giuseppe, Mancia (јул 2013). „2013 ESH/ESC Guidelines for the management of arterial hypertension: The Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC)”. European heart journal. 34 (28): 2159—219. PMID 23771844. doi:10.1093/eurheartj/eht151.
|first2=захтева|last2=у Authors list (помоћ);|first3=захтева|last3=у Authors list (помоћ);|first4=захтева|last4=у Authors list (помоћ);|first5=захтева|last5=у Authors list (помоћ);|first6=захтева|last6=у Authors list (помоћ);|first7=захтева|last7=у Authors list (помоћ);|first8=захтева|last8=у Authors list (помоћ);|first9=захтева|last9=у Authors list (помоћ);|first10=захтева|last10=у Authors list (помоћ);|first11=захтева|last11=у Authors list (помоћ);|first12=захтева|last12=у Authors list (помоћ);|first13=захтева|last13=у Authors list (помоћ);|first14=захтева|last14=у Authors list (помоћ);|first15=захтева|last15=у Authors list (помоћ);|first16=захтева|last16=у Authors list (помоћ);|first17=захтева|last17=у Authors list (помоћ);|first18=захтева|last18=у Authors list (помоћ);|first19=захтева|last19=у Authors list (помоћ);|first20=захтева|last20=у Authors list (помоћ);|first21=захтева|last21=у Authors list (помоћ);|first22=захтева|last22=у Authors list (помоћ);|first23=захтева|last23=у Authors list (помоћ);|first24=захтева|last24=у Authors list (помоћ);|first25=захтева|last25=у Authors list (помоћ);|first26=захтева|last26=у Authors list (помоћ);|first27=захтева|last27=у Authors list (помоћ);|first28=захтева|last28=у Authors list (помоћ);|first29=захтева|last29=у Authors list (помоћ);|first30=захтева|last30=у Authors list (помоћ) - ^ National Clinical Guidance Centre (август 2011). „7 Diagnosis of Hypertension, 7.5 Link from evidence to recommendations”. Hypertension (NICE CG 127) (PDF). National Institute for Health and Clinical Excellence. стр. 102. Архивирано из оригинала (PDF) 23. 7. 2013. г. Приступљено 22. 12. 2011.
- ^ а б в г Mancia, G.; G, De Backer; Dominiczak, A; et al. (септембар 2007). „2007 ESH-ESC Practice Guidelines for the Management of Arterial Hypertension: ESH-ESC Task Force on the Management of Arterial Hypertension”. J. Hypertens. 25 (9): 1751—62. PMID 17762635. doi:10.1097/HJH.0b013e3282f0580f.
|first10=захтева|last10=у Authors list (помоћ);|first11=захтева|last11=у Authors list (помоћ) - ^ а б в г Williams, B (март 2004). Poulter, NR, Brown, MJ, Davis, M, McInnes, GT, Potter, JF, Sever, PS, McG Thom, S, British Hypertension, Society. „Guidelines for management of hypertension: report of the fourth working party of the British Hypertension Society, 2004-BHS IV”. Journal of Human Hypertension. 18 (3): 139—85. PMID 14973512. S2CID 17394122. doi:10.1038/sj.jhh.1001683.
- ^ Din-Dzietham R, Liu Y, Bielo MV, Shamsa F (септембар 2007). „High blood pressure trends in children and adolescents in national surveys, 1963 to 2002”. Circulation. 116 (13): 1488—96. PMID 17846287. S2CID 15179990. doi:10.1161/CIRCULATIONAHA.106.683243.
- ^ а б в г National High Blood Pressure Education Program Working Group on High Blood Pressure in Children and Adolescents (август 2004). „The fourth report on the diagnosis, evaluation, and treatment of high blood pressure in children and adolescents”. Pediatrics. 114 (2 Suppl 4th Report): 555—76. PMID 15286277. doi:10.1542/peds.114.2.S2.555. hdl:2027/uc1.c095473177.
- ^ Whelton, P. K.; et al. (2002). „Primary prevention of hypertension. Clinical and public health advisory from the National High Blood Pressure Education Program”. JAMA. 288 (15): 1882—1888. PMID 12377087. doi:10.1001/jama.288.15.1882.
|first10=захтева|last10=у Authors list (помоћ);|first11=захтева|last11=у Authors list (помоћ) - ^ а б „NPS Prescribing Practice Review 52: Treating hypertension”. NPS Medicines Wise. 1. 9. 2010. Архивирано из оригинала 22. 2. 2011. г. Приступљено 5. 11. 2010.
- ^ Siebenhofer, A (7. 9. 2011). Siebenhofer, Andrea, ур. Jeitler, K, Berghold, A, Waltering, A, Hemkens, LG, Semlitsch, T, Pachler, C, Strametz, R, Horvath, K.. „Long-term effects of weight-reducing diets in hypertensive patients”. Cochrane Database of Systematic Reviews. 9 (9): CD008274. PMID 21901719. doi:10.1002/14651858.CD008274.pub2.
- ^ а б в г Go, AS (15. 11. 2013). Bauman, M; King, SM; Fonarow, GC; Lawrence, W; Williams, KA; Sanchez, E.. „An Effective Approach to High Blood Pressure Control: A Science Advisory From the American Heart Association, the American College of Cardiology, and the Centers for Disease Control and Prevention.”. Hypertension. PMID 24243703. Архивирано из оригинала 20. 11. 2013. г. Приступљено 11. 2. 2014.
- ^ а б Brook, RD (јун 2013). Appel, LJ; Rubenfire, M; Ogedegbe, G; Bisognano, JD; Elliott, WJ; Fuchs, FD; Hughes, JW; Lackland, DT; Staffileno, BA; Townsend, RR; Rajagopalan, S; American Heart Association Professional Education Committee of the Council for High Blood Pressure Research, Council on Cardiovascular and Stroke Nursing, Council on Epidemiology and Prevention, and Council on Nutrition, Physical, Activity. „Beyond medications and diet: alternative approaches to lowering blood pressure: a scientific statement from the american heart association.”. Hypertension. 61 (6): 1360—83. PMID 23608661.
- ^ Ospina, M. B.; Bond, K; Karkhaneh, M; et al. (јун 2007). „Meditation practices for health: state of the research”. Evid Rep Technol Assess (Full Rep) (155): 1—263. PMID 17764203.
|first10=захтева|last10=у Authors list (помоћ);|first11=захтева|last11=у Authors list (помоћ) - ^ Greenhalgh J, Dickson R, Dundar Y (октобар 2009). „The effects of biofeedback for the treatment of essential hypertension: a systematic review”. Health Technol Assess. 13 (46): 1—104. PMID 19822104. Архивирано из оригинала 22. 02. 2014. г. Приступљено 11. 02. 2014.
- ^ He, FJ (2004). MacGregor, Graham A, ур. MacGregor, GA. „Effect of longer-term modest salt reduction on blood pressure”. Cochrane Database of Systematic Reviews (3): CD004937. PMID 15266549. doi:10.1002/14651858.CD004937. Архивирано из оригинала 15. 7. 2011. г. Приступљено 11. 2. 2014.
- ^ „Your Guide To Lowering Your Blood Pressure With DASH” (PDF). Приступљено 8. 6. 2009.
- ^ а б Nelson, Mark. „Drug treatment of elevated blood pressure”. Australian Prescriber (33): 108—112. Архивирано из оригинала 26. 8. 2010. г. Приступљено 11. 8. 2010.
- ^ Diao, Diana (2012). Wright JM, Cundiff DK, Gueyffier F. „Pharmacotherapy for mild hypertension”. Cochrane Database of Systematic Reviews (8). doi:10.1002/14651858.CD006742.pub2. CD006742.
- ^ Law M, Wald N, Morris J (2003). „Lowering blood pressure to prevent myocardial infarction and stroke: a new preventive strategy” (PDF). Health Technol Assess. 7 (31): 1—94. PMID 14604498. Архивирано из оригинала (PDF) 4. 3. 2011. г. Приступљено 11. 2. 2014.
- ^ а б в Arguedas, JA (8. 7. 2009). Arguedas, Jose Agustin, ур. Perez, MI; Wright, JM. „Treatment blood pressure targets for hypertension”. Cochrane Database of Systematic Reviews (3): CD004349. PMID 19588353. doi:10.1002/14651858.CD004349.pub2.
- ^ Shaw, Gina (7. 3. 2009). „Prehypertension: Early-stage High Blood Pressure”. WebMD. Приступљено 3. 7. 2009.
- ^ Okonofua, Eni C.; Simpson, Kit N.; Jesri, Ammar; Rehman, Shakaib U.; Durkalski, Valerie L.; Egan, Brent M. (23. 1. 2006). „Therapeutic Inertia Is an Impediment to Achieving the Healthy People 2010 Blood Pressure Control Goals”. Hypertension. 47 (2006;47:345): 345—51. PMID 16432045. doi:10.1161/01.HYP.0000200702.76436.4b. Архивирано из оригинала 29. 6. 2011. г. Приступљено 22. 11. 2009.
- ^ а б в Klarenbach, SW (мај 2010). McAlister, FA, Johansen, H, Tu, K, Hazel, M, Walker, R, Zarnke, KB, Campbell, NR, Canadian Hypertension Education, Program. „Identification of factors driving differences in cost effectiveness of first-line pharmacological therapy for uncomplicated hypertension”. The Canadian journal of cardiology. 26 (5): e158—63. PMC 2886561
 . PMID 20485695. doi:10.1016/S0828-282X(10)70383-4.
. PMID 20485695. doi:10.1016/S0828-282X(10)70383-4.
- ^ Wright JM, Musini VM (2009). Wright, James M, ур. „First-line drugs for hypertension”. Cochrane Database of Systematic Reviews (3): CD001841. PMID 19588327. doi:10.1002/14651858.CD001841.pub2.
- ^ James, PA.; Oparil, S.; Carter, BL.; Cushman, WC.; Dennison-Himmelfarb, C.; Handler, J.; Lackland, DT.; Lefevre, ML.; Mackenzie, TD. (децембар 2013). „2014 Evidence-Based Guideline for the Management of High Blood Pressure in Adults: Report From the Panel Members Appointed to the Eighth Joint National Committee (JNC 8).”. JAMA. PMID 24352797. doi:10.1001/jama.2013.284427.
- ^ а б National Institute Clinical Excellence (август 2011). „1.5 Initiating and monitoring antihypertensive drug treatment, including blood pressure targets”. GC127 Hypertension: Clinical management of primary hypertension in adults. Архивирано из оригинала 10. 1. 2012. г. Приступљено 23. 12. 2011.
- ^ Sever PS, Messerli FH (октобар 2011). „Hypertension management 2011: optimal combination therapy”. European Heart Journal. 32 (20): 2499—506. PMID 21697169. doi:10.1093/eurheartj/ehr177.
- ^ „2.5.5.1 Angiotensin-converting enzyme inhibitors”. British National Formulary. No. 62. септембар 2011. Архивирано из оригинала 23. 12. 2021. г. Приступљено 22. 12. 2011.
- ^ а б Musini VM, Tejani AM, Bassett K, Wright JM (2009). Musini, Vijaya M, ур. „Pharmacotherapy for hypertension in the elderly”. Cochrane Database of Systematic Reviews (4): CD000028. PMID 19821263. doi:10.1002/14651858.CD000028.pub2.
- ^ James, Paul A. (18. 12. 2013). Oparil, Suzanne; Carter, Barry L.; Cushman, William C.; Dennison-Himmelfarb, Cheryl; Handler, Joel; Lackland, Daniel T.; LeFevre, Michael L.; MacKenzie, Thomas D.; Ogedegbe, Olugbenga; Smith, Sidney C.; Svetkey, Laura P.; Taler, Sandra J.; Townsend, Raymond R.; Wright, Jackson T.; Narva, Andrew S.; Ortiz, Eduardo. „2014 Evidence-Based Guideline for the Management of High Blood Pressure in Adults”. JAMA. doi:10.1001/jama.2013.284427.
- ^ Zubcevic J, Waki H, Raizada MK, Paton JF (јун 2011). „Autonomic-immune-vascular interaction: an emerging concept for neurogenic hypertension”. Hypertension. 57 (6): 1026—33. PMC 3105900
 . PMID 21536990. doi:10.1161/HYPERTENSIONAHA.111.169748. Архивирано из оригинала 4. 12. 2016. г. Приступљено 11. 2. 2014.
. PMID 21536990. doi:10.1161/HYPERTENSIONAHA.111.169748. Архивирано из оригинала 4. 12. 2016. г. Приступљено 11. 2. 2014.
- ^ „CG34 Hypertension - quick reference guide” (PDF). National Institute for Health and Clinical Excellence. 28. 6. 2006. Архивирано из оригинала (PDF) 13. 03. 2009. г. Приступљено 4. 3. 2009.
- ^ Calhoun, D. A.; Jones, D; Textor, S; et al. (јун 2008). „Resistant hypertension: diagnosis, evaluation, and treatment. A scientific statement from the American Heart Association Professional Education Committee of the Council for High Blood Pressure Research”. Hypertension. 51 (6): 1403—19. PMID 18391085. doi:10.1161/HYPERTENSIONAHA.108.189141.
|first10=захтева|last10=у Authors list (помоћ);|first11=захтева|last11=у Authors list (помоћ) - ^ „WHO Disease and injury country estimates”. World Health Organization. 2009. Приступљено 11. 11. 2009.
- ^ а б Kearney PM, Whelton M, Reynolds K, Muntner P, Whelton PK, He J (2005). „Global burden of hypertension: analysis of worldwide data”. The Lancet. 365 (9455): 217—23. PMID 15652604. doi:10.1016/S0140-6736(05)17741-1.
- ^ Kearney PM, Whelton M, Reynolds K, Whelton PK, He J (јануар 2004). „Worldwide prevalence of hypertension: a systematic review”. J. Hypertens. 22 (1): 11—9. PMID 15106785. doi:10.1097/00004872-200401000-00003.
- ^ Burt, V. L.; Whelton, P; Roccella, EJ; et al. (март 1995). „Prevalence of hypertension in the US adult population. Results from the Third National Health and Nutrition Examination Survey, 1988–1991”. Hypertension. 25 (3): 305—13. PMID 7875754. doi:10.1161/01.HYP.25.3.305. Архивирано из оригинала 05. 12. 2012. г. Приступљено 5. 6. 2009.
- ^ а б Burt, V. L.; Cutler, JA; Higgins, M; et al. (1995). „Trends in the prevalence, awareness, treatment, and control of hypertension in the adult US population. Data from the health examination surveys, 1960 to 1991”. Hypertension. 26 (1): 60—9. PMID 7607734. Архивирано из оригинала 20. 12. 2012. г. Приступљено 5. 6. 2009.
- ^ Ostchega Y, Dillon CF, Hughes JP, Carroll M, Yoon S (јул 2007). „Trends in hypertension prevalence, awareness, treatment, and control in older U.S. adults: data from the National Health and Nutrition Examination Survey 1988 to 2004”. Journal of the American Geriatrics Society. 55 (7): 1056—65. PMID 17608879. doi:10.1111/j.1532-5415.2007.01215.x.
- ^ а б в Lloyd-Jones D; Adams, R. J.; Brown, T. M. (2010). „Heart disease and stroke statistics--2010 update: a report from the American Heart Association”. Circulation. 121 (7): e46—e215. PMID 20019324. doi:10.1161/CIRCULATIONAHA.109.192667.
- ^ Falkner, B. (мај 2009). „Hypertension in children and adolescents: epidemiology and natural history”. Pediatr. Nephrol. 25 (7): 1219—24. PMC 2874036
 . PMID 19421783. doi:10.1007/s00467-009-1200-3.
. PMID 19421783. doi:10.1007/s00467-009-1200-3.
- ^ Luma GB, Spiotta RT (мај 2006). „Hypertension in children and adolescents”. Am Fam Physician. 73 (9): 1558—68. PMID 16719248. Архивирано из оригинала 26. 09. 2007. г. Приступљено 11. 02. 2014.
- ^ а б в г д ђ е ж Esunge, P. M. (1991). „From blood pressure to hypertension: the history of research”. J R Soc Med. 84 (10): 621. PMC 1295564
 . PMID 1744849.
. PMID 1744849.
- ^ а б Kotchen, T. A. (2011). „Historical trends and milestones in hypertension research: a model of the process of translational research”. Hypertension. 58 (4): 522—38. PMID 21859967. doi:10.1161/HYPERTENSIONAHA.111.177766.
- ^ Swales, JD, ур. (1995). Manual of hypertension. Oxford: Blackwell Science. стр. xiii. ISBN 978-0-86542-861-4.
- ^ Postel-Vinay N, ур. (1996). A century of arterial hypertension 1896–1996. Chichester: Wiley. стр. 213. ISBN 978-0-471-96788-0.
- ^ а б в Dustan HP, Roccella EJ, Garrison HH (септембар 1996). „Controlling hypertension. A research success story”. Arch. Intern. Med. 156 (17): 1926—35. PMID 8823146. doi:10.1001/archinte.156.17.1926.
- ^ Novello FC, Sprague JM (1957). „Benzothiadiazine dioxides as novel diuretics”. J. Am. Chem. Soc. 79 (8): 2028. doi:10.1021/ja01565a079.
- ^ Freis, E. D. (1974). „The Veterans Administration Cooperative Study on Antihypertensive Agents. Implications for Stroke Prevention” (PDF). Stroke. 5 (1): 76—77. PMID 4811316. doi:10.1161/01.STR.5.1.76.
- ^ Chockalingam, A. (2007). „Impact of World Hypertension Day”. Canadian Journal of Cardiology. 23 (7): 517—9. PMC 2650754
 . PMID 17534457. doi:10.1016/S0828-282X(07)70795-X.
. PMID 17534457. doi:10.1016/S0828-282X(07)70795-X.
- ^ Chockalingam, A. (2008). „World Hypertension Day and global awareness”. Canadian Journal of Cardiology. 24 (6): 441—4. PMC 2643187
 . PMID 18548140. doi:10.1016/S0828-282X(08)70617-2.
. PMID 18548140. doi:10.1016/S0828-282X(08)70617-2.
- ^ Alcocer L, Cueto L (2008). „Hypertension, a health economics perspective”. Therapeutic Advances in Cardiovascular Disease. 2 (3): 147—55. PMID 19124418. doi:10.1177/1753944708090572. Архивирано из оригинала 04. 12. 2012. г. Приступљено 20. 6. 2009.
- ^ Elliott, William J. (2003). „The Economic Impact of Hypertension”. The Journal of Clinical Hypertension. 5 (4): 3—13. PMID 12826765. doi:10.1111/j.1524-6175.2003.02463.x.
- ^ Coca, A. (2008). „Economic benefits of treating high-risk hypertension with angiotensin II receptor antagonists (blockers)”. Clinical Drug Investigation. 28 (4): 211—20. PMID 18345711. doi:10.2165/00044011-200828040-00002.
Литература
[уреди | уреди извор]- Postel-Vinay N, ур. (1996). A century of arterial hypertension 1896–1996. Chichester: Wiley. стр. 213. ISBN 978-0-471-96788-0.
- National Clinical Guidance Centre (2011). „7 Diagnosis of Hypertension, 7.5 Link from evidence to recommendations”. Hypertension (NICE CG 127) (PDF). National Institute for Health and Clinical Excellence. стр. 102. Архивирано из оригинала (PDF) 23. 7. 2013. г. Приступљено 22. 12. 2011.
- „2.5.5.1 Angiotensin-converting enzyme inhibitors”. British National Formulary. No. 62. 2011. Архивирано из оригинала 23. 12. 2021. г. Приступљено 22. 12. 2011.
- North of England Hypertension Guideline Development Group (2004). „Frequency of measurements”. Essential hypertension (NICE CG18). National Institute for Health and Clinical Excellence. стр. 53. Архивирано из оригинала 14. 07. 2012. г. Приступљено 22. 12. 2011.
- Loscalzo, Joseph; Fauci, Anthony S.; Braunwald, Eugene; Kasper, Dennis L.; Hauser, Stephen L.; Longo, Dan L. (2008). Harrison's principles of internal medicine. McGraw-Hill Medical. ISBN 978-0-07-147691-1.
- National Clinical Guideline Centre (2011). „7 Diagnosis of Hypertension, 7.5 Link from evidence to recommendations”. Hypertension (NICE CG 127) (PDF). National Institute for Health and Clinical Excellence. стр. 102. Архивирано из оригинала (PDF) 23. 7. 2013. г. Приступљено 22. 12. 2011.
- Fisher ND, Williams GH (2005). „Hypertensive vascular disease”. Ур.: Kasper DL, Braunwald E, Fauci AS. Harrison's Principles of Internal Medicine (16th изд.). New York, NY: McGraw-Hill. стр. 1463-81. ISBN 978-0-07-139140-5.
- O'Brien, Eoin; Beevers, D. G.; Lip, Gregory Y. H. (2007). ABC of hypertension. London: BMJ Books. ISBN 978-1-4051-3061-5.
- Swales, JD, ур. (1995). Manual of hypertension. Oxford: Blackwell Science. стр. xiii. ISBN 978-0-86542-861-4.
- James, Paul A. (18. 12. 2013). „2014 Evidence-Based Guideline for the Management of High Blood Pressure in Adults”. JAMA. doi:10.1001/jama.2013.284427.
- Basic pathology, Robinns
- Clinicopathologic foundations of medicine, Rubin
Спољашње везе
[уреди | уреди извор]- Хипертензија
- Артеријска хипертензија на LekarInfo
- Шта је повишен крвни притисак
- Подела, узроци и симптоми повишеног притиска
- Компликације и дијагностиковање повишеног крвног притиска
- Хипертензија : хигијенско-дијететски режим
- Детаљне информације о мерењу и контроли крвног притиска
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |
